Zamyslite sa nad jedným nepríjemným javom - synovitída kolenného kĺbu alebo nadbytočná tekutina v kolennom kĺbe príčiny a liečba, zistite, prečo sa synovitída kolena objavuje a hromadí sa tekutina v kolene alebo iným spôsobom, vzniká výpotok z kolenného kĺbu, aké sú príznaky tento jav a ako ho liečiť: konzervatívne, chirurgicky alebo ľudovými prostriedkami. A predovšetkým vám odporúčam prečítať si časť o alternatívnej medicíne - dozviete sa veľa o príčinách chorôb kolena a synovitídy kolenného kĺbu - najmä.
.jpg" alt="(!LANG:Synovitída kolenného kĺbu" width="500" height="333" srcset="" data-srcset="https://i1.wp..jpg?w=500&ssl=1 500w, https://i1.wp..jpg?resize=300%2C200&ssl=1 300w" sizes="(max-width: 500px) 100vw, 500px" data-recalc-dims="1"> Человеческие ноги постоянно подвергаются достаточно серьёзным нагрузкам. Поэтому, если с ними возникают какие либо проблемы, то это уже ни кого особенно не удивляет. Ведь повреждение конечностей может быть вызвано различными травмами при падении или из-за простых ушибов. Сразу их заметить довольно сложно, однако со временем симптомы начитают постепенно проявляться. В некоторых отдельных случаях, такие ушибы могут вызывать образование избыточной жидкости в суставе коленной чашечки.!}
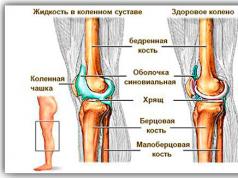
Z lekárskeho hľadiska je to tak choroba sa nazýva synovitída- zápal synovie (vnútorná výstelka kolenného kĺbu) a výskyt prebytočnej tekutiny v ňom.
Ak sa neprijmú vhodné liečebné opatrenia, nadbytočná tekutina v kolene sa postupne zväčší, čo povedie k zápalu. Zároveň sa v oblasti kolenného kĺbu začne objavovať nádor, ktorý človeku spôsobí viaceré nepríjemné pocity. Opuchu a tekutiny v kolene sa môžete úplne zbaviť iba vtedy, keď vyhľadáte pomoc od vysokokvalifikovaného odborníka v oblasti chirurgie.
Synovitída kolenného kĺbu podľa ICD-10 má kód M65- Toto je Medzinárodná klasifikácia chorôb podľa kódov, ktorá existuje od januára 2007.
Príčiny synovitídy kolena alebo prebytočnej tekutiny v kolene
Prečo sa v kolene vyvíja synovitída kolenného kĺbu, to znamená, že sa hromadí tekutina, aké sú dôvody jej vzniku? prídeme na to. Ľudské koleno sa skladá z mnohých vzájomne prepojených tkanív:
- šľachy
- kosti
- svaly
Všetky komponenty kolena sú zabalené do špeciálnej ochrannej vrstvy nazývanej synoviálna membrána. Vďaka nej je chránený celý kolenný kĺb. Pri malých nárazoch slúži synoviálna membrána ako tlmič nárazov a zároveň umožňuje kolennému kĺbu vykonávať ľubovoľný pohyb.
.jpg" alt="(!LANG:Prebytočná tekutina v kolennom kĺbe" width="500" height="326" srcset="" data-srcset="https://i2.wp..jpg?w=500&ssl=1 500w, https://i2.wp..jpg?resize=300%2C196&ssl=1 300w" sizes="(max-width: 500px) 100vw, 500px" data-recalc-dims="1">!} 
Bunky, ktoré tvoria túto škrupinu, neustále prispievajú k uvoľňovaniu špeciálneho maziva, vďaka čomu dochádza k pohybu nohy bez bolesti. Ak je však koleno vážne pomliaždené, výstelkové bunky môžu začať vylučovať príliš veľa tekutiny, aby chránili svalovú štruktúru. Ale môže existovať niekoľko hlavných dôvodov pre tvorbu nadmerného množstva tekutiny v kolennom kĺbe.
Prebytočná tekutina v dôsledku zranenia - posttraumatická synovitída
Najčastejšia príčina výpotku je traumatická, to znamená, že v dôsledku poranenia kolena sa môže uvoľniť zvýšené množstvo tekutiny. Takéto zranenia môžu byť:
- roztrhnutie meniskusu
- pretrhnutie väzov
- komplikované zlomeniny
Takéto zranenia sa môžu vyskytnúť v dôsledku nadmerného zaťaženia kolenného kĺbu, silných nárazov na tvrdý povrch počas pádu. K poškodeniu môže dôjsť aj pri prudkom a nepremyslenom skoku.
Možno sa vám bude hodiť článok na tému liekov a ľudových metód, príčin ich vzniku alebo sa chcete dozvedieť o rôznych názoroch na jej vzhľad a spôsoby, ako sa jej zbaviť. Dobrá rada na vás čaká v článku - v tomto prípade postupujte podľa odkazov. Z článku, ktorý popisuje aj chronickú pankreatitídu, sa dozviete veľa nového.
Nadmerná tekutina v kolene v dôsledku určitých chorôb
Príčinou výskytu nadbytočnej tekutiny v kolene môžu byť rôzne reumatoidné a nielen choroby a za ich dôsledok možno považovať výpotok. Synoviálne bunky vylučujú prebytočnú tekutinu, keď:
- infekčné a neinfekčné zápalové procesy
- artróza
- chronická dna
- možná alergická reakcia
- hemofília, pri ktorej sa krv veľmi dobre nezráža
- onkológia, novotvary
- ankylozujúca spondylitída
- lupus erythematosus
- dermatomyozitída
Takéto príčiny tvorby tekutiny v kolennom kĺbe sú oveľa menej časté, ale stále stojí za to vedieť.
Synovitída kolenného kĺbu má výrazné príznaky a jej liečbu zvážime nižšie - tradičná, tradičná a alternatívna medicína. Existuje niekoľko hľadísk, prečo sa tekutina zhromažďuje v kolene, ako aj to, kde začať liečbu.
Jpg" alt="(!LANG:Liečba symptómov synovitídy kolenného kĺbu" width="500" height="286" srcset="" data-srcset="https://i1.wp..jpg?w=500&ssl=1 500w, https://i1.wp..jpg?resize=300%2C172&ssl=1 300w" sizes="(max-width: 500px) 100vw, 500px" data-recalc-dims="1">!} 
Príznaky akumulácie tekutiny v kolennom kĺbe
Budete schopní nezávisle pochopiť, že prebytočná tekutina sa nahromadila v kolene bez toho, aby ste šli k lekárovi podľa príznakov. Koniec koncov, pri tejto chorobe bude vaše koleno veľmi boľavé, opuchnuté a stratí svoju obvyklú pohyblivosť. Tento proces je tiež sprevádzaný zvýšenou teplotou. Choroba môže byť vyjadrená v dvoch formách - chronická a akútna. Môže byť infekčný aj aseptický (neinfekčný). V prípade infekčnej choroby bude mať pacient veľmi vážne následky - purulentná synovitída:
- kvapalina sa začne meniť na hnisavé útvary
- koleno výrazne zmení svoj obvyklý tvar
- koleno začne opúchať a opúchať
Hlavné príznaky synovitídy, ktoré naznačujú, že kolenný kĺb je naplnený prebytočnou tekutinou:
- Bolesť v kolennom kĺbe môže byť neznesiteľne silná. Pri takejto bolesti sa človek nebude môcť ani oprieť o boľavú nohu.
- Všetky tkanivá, ktoré obklopujú koleno, veľmi opuchnú. To je obzvlášť viditeľné, ak porovnáte boľavé koleno so zdravým.
- Osoba nebude môcť plne ovládať pohyby nohy. Ak ho chcete úplne narovnať, v kolene sa objaví silná bolesť, teplota sa môže zvýšiť.
Ako vidíte, príznaky sú veľmi zrejmé aj pre človeka ďaleko od medicíny - možno ich vidieť vizuálne a niektoré možno cítiť prostredníctvom syndrómu bolesti.
Ak sa u vás začnú prejavovať tieto príznaky, mali by ste okamžite vyhľadať pomoc kvalifikovaného lekára – chirurga alebo ortopéda. Pacient podstúpi testy, ktoré pomôžu zostaviť harmonogram a metódu liečby tejto choroby.
Typy synovitídy. Klasifikácia
Typ synovitídy závisí od príčiny, ktorá ju spôsobila. V dôsledku toho sa synovitída rozlišuje v dôsledku výskytu:
- primárne - ako symptóm základného ochorenia (artróza, artritída)
- sekundárne - ako reakcia organizmu na úraz, infekčné ochorenie - reaktívna synovitída
- posttraumatické - v dôsledku akéhokoľvek poškodenia kolien vrátane chirurgického zákroku
Tiež rozlišovať infekčné(spôsobené infekciou, mikroorganizmami) a aseptický alebo neinfekčná synovitída (posttraumatická a alergická synovitída). Alergická synovitída sa vyskytuje so systémovými alebo autoimunitnými poruchami, ktoré sa vyznačujú prítomnosťou veľkého počtu lymfocytov.
Infekčná synovitída sa delí na:
- nešpecifická synovitída, v synoviálnej tekutine sú prítomné patogénne mikroorganizmy: pneumokoky, streptokoky, stafylokoky
- špecifická synovitída, v synoviálnej tekutine sú pôvodcovia syfilisu, mykobaktérie tuberkulózy
V závislosti od povahy tekutiny môže byť synovitída:
- serózna- priesvitný výpotok, pozostávajúci z medzibunkovej tekutiny a lymfy, je zriedkavý, často prechádza do vodnatieľky
- sérofibrínové priesvitný výpotok s mnohými fibrínovými zrazeninami alebo vláknami, ktoré tvoria vláknité usadeniny, čo často vedie k fibróze a deformácii kĺbov
- hemoragické- výpotok predstavuje krv s malým množstvom intersticiálnej tekutiny
- hnisavý- výpotok obsahuje hnis, vzniká pri infekcii kĺbovej dutiny patogénnymi mikroorganizmami
- exsudatívno-proliferatívny- vzniká v dôsledku poranenia, vyznačuje sa veľkým množstvom zakaleného exsudátu, bohatého na bielkoviny, hematogénne a histogénne bunky
- suprapatelárne- ide o zápal membrány nad kolenom a vyznačuje sa hromadením tekutiny v nej
- villonodulárny- zriedkavá synovitída charakterizovaná rastom synoviálnej membrány, ako aj tvorbou vilóznych alebo nodulárnych výrastkov
Podľa povahy priebehu ochorenia:
- Akútna synovitída- charakterizovaný plejádou, opuchom vnútorného obalu kĺbu s priesvitným výpotokom, niekedy s fibrínovými vláknami.
- Chronická synovitída- choroba sa strieda s remisiou rôzneho trvania. V kĺbovom puzdre sa objavujú vláknité útvary, klky vnútornej membrány môžu rásť s fibrinóznymi vrstvami visiacimi do kĺbovej dutiny (klková synovitída), ktoré poškodzujú synoviálnu membránu.
Rozlišujte výpotok pravé a ľavé koleno. Synovitída pravého kolenného kĺbu sa vyskytuje častejšie ako ľavý (u väčšiny ľudí ide o tlačnú nohu) a ochorenie má traumatický alebo posttraumatický charakter. Pre ochorenie výpotku ľavého kolenného kĺbu je charakteristická infekcia tekutiny v kĺbovej dutine. Niekedy dochádza k ochoreniu ľavého kolenného kĺbu bez infekcie synoviálneho vaku.
Podľa závažnosti priebehu ochorenia sa rozlišujú tieto typy synovitídy:
Data-lazy-type="image" data-src="https://prozdorovechko.ru/wp-content/uploads/2016/10/T_shop_items_F_image1big_I_474_v2.jpg" alt="(!LANG: Minimálna synovitída kolena" width="500" height="384" srcset="" data-srcset="https://i2.wp..jpg?w=500&ssl=1 500w, https://i2.wp..jpg?resize=300%2C230&ssl=1 300w" sizes="(max-width: 500px) 100vw, 500px" data-recalc-dims="1">!}
Tieto typy výpotkov sa vyskytujú u pacientov. Odporúčam pozrieť si video s ich rôznymi pohľadmi a fotografiami:
Diagnostika a testy
Najbežnejšou metódou diagnostiky takejto choroby je punkcia na odber tekutiny z kolena na analýzu a röntgenové vyšetrenie kolenného kĺbu.
Váš lekár použije veľkú injekčnú striekačku s tenkou ihlou na vytiahnutie tekutiny z kolena. Táto tekutina sa posiela na výskum na určenie závažnosti ochorenia. Dôležitým postupom na identifikáciu príčiny akumulácie tekutiny bude röntgen.
Najlepšie je neváhať ani minútu, čím skôr môžete vyhľadať pomoc lekára, tým skôr vás môžu tieto bolestivé pocity opustiť. S oneskorením môže choroba prejsť do chronického štádia a viesť k oveľa závažnejším komplikáciám. Koniec koncov, ak je tekutina v kolennom kĺbe spôsobená infekčnou chorobou, potom sa musí okamžite odstrániť. V opačnom prípade môže začať proces rozkladu tkanív kĺbu. Správne zvolená liečba vás môže raz a navždy zachrániť pred týmto problémom a obnoviť vašu obvyklú pohyblivosť nôh.
Tradičná liečba: konzervatívne a chirurgické odstránenie tekutiny z kolena
Tradičná liečba sa prejavuje v nasledujúcich krokoch: diagnostika, medikamentózna terapia, čerpanie tekutiny z kolena alebo jej chirurgické odstránenie.
Konzervatívna liečba. Po diagnostikovaní analýzy tekutiny odobratej z kolenného kĺbu a identifikácii príčiny výpotku je možné prebytočnú tekutinu z kolena odstrániť. Tento postup je bezbolestný, takže nie je potrebná anestézia.
Lekár vyplní výslednú dutinu injekčnou striekačkou so špeciálnym roztokom antibiotík, ktorý môže zabrániť hnisaniu tkanív kĺbu. Potom je kolenný kĺb bezpečne fixovaný tesným obväzom, s ktorým bude musieť pacient chodiť niekoľko dní. Video o odstraňovaní tekutiny z kolena:
Na zmiernenie bolesti sa predpisujú lieky proti bolesti: nesteroidné protizápalové lieky (ibuprofén, diklofenak atď.) alebo kortikosteroidné protizápalové lieky (prednizolón, triamcinolón, metylprednizolón, dexametazón). Významnú úlohu v terapii majú proteolytické enzýmy (kontrykal, gordox). Je žiaduce použiť prostriedky, ktoré zlepšujú mikrocirkuláciu krvi v synoviálnej membráne (kyselina nikotínová, deriváty pentoxifylínu) a heparín.
Pacientovi je tiež predpísaná špeciálna starostlivosť o koleno:
- Pacientovi je prísne zakázané silne zaťažovať kolenný kĺb.
- Je potrebné dodržiavať odpočinok v posteli, pretože nehybnosť končatiny prispeje k jej rýchlemu zotaveniu.
- Trvanie pokoja na lôžku závisí od toho, koľko bolesti bude sprevádzať pacientovo koleno.
- Aby proces hojenia prebiehal oveľa rýchlejšie, mali by ste užívať komplex vitamínov a minerálov, ktoré vám lekár predpíše.
Chirurgia. Ak je kĺb vážne poškodený a jednoduché odčerpanie tekutiny nestačí, potom bude musieť lekár koleno úplne chirurgicky otvoriť a odstrániť prebytočnú tekutinu a prípadné hnisavé útvary.
Takáto operácia je dosť bolestivá, preto sa musí vykonávať v lokálnej alebo celkovej anestézii. Po takejto operácii bude pacient potrebovať oveľa viac času, aby sa konečne zotavil. Pacient bude tiež musieť vypiť celý priebeh antibiotík na zníženie zápalu po operácii.
Masáž ako alternatíva k čerpaniu tekutín
Vo východných a afrických krajinách sa namiesto čerpania tekutiny z kolena používa masáž. Urobte to raz denne po dobu 10-15 minút počas 10 dní. Skúsený masážny terapeut počas tejto doby vytlačí tekutinu zo synoviálneho vaku. Po masáži sa na niekoľko minút aplikuje ľad.
Masér nanesie najprv chladivý gél a potom bežný Johnsonov detský olej. Konkrétne som pre tento článok našiel vynikajúce lekcie o masáži kolena pri synovitíde - môžete sa naučiť, ako to urobiť sami.
Ľudové prostriedky doma
Môj otec chová včelín. Preto sú naše hlavné ľudové metódy liečby synovitídy spojené s výrobkami včelárstva. Keď mamkino koleno opuchne, používa sa nasledujúci recept na masť:
Na prípravu masti si vezmeme pol pohára akéhokoľvek rastlinného oleja a pridáme k nemu v rovnakom množstve - každá 1 čajová lyžička - nasekané mŕtve včely (mŕtve včely), nastrúhaný propolis a včelí vosk na hrubom strúhadle.
Jpg" alt="(!LANG: Masť zo subpestilencie, propolisu a včelieho vosku na synovitídu" width="500" height="332" srcset="" data-srcset="https://i0.wp..jpg?w=500&ssl=1 500w, https://i0.wp..jpg?resize=300%2C199&ssl=1 300w" sizes="(max-width: 500px) 100vw, 500px" data-recalc-dims="1">!}
Všetko zmiešame s olejom a vložíme do vodného kúpeľa. Zahrievame 30 minút, miešame. Po vychladnutí naneste jemnými pohybmi na opuchnuté koleno, trochu premasírujte a zaviažte plátennou látkou. Robte to lepšie v noci.
Toto je účinný liek na akúkoľvek bolesť kĺbov, ich zápal. Hlavnou účinnou látkou je včelí jed, chitosan (z tiel včiel) a propolis. Zmierňuje bolesť, zápal a opuch.
Kostihoj dobre odstraňuje zápaly, bolesti a obnovuje pružnosť a pohyblivosť kolenného kĺbu a iné.
Jpg" alt="(!LANG: Recepty z kostihoja lekárskeho na synovitídu" width="500" height="375" srcset="" data-srcset="https://i1.wp..jpg?w=500&ssl=1 500w, https://i1.wp..jpg?resize=300%2C225&ssl=1 300w" sizes="(max-width: 500px) 100vw, 500px" data-recalc-dims="1">!}
1. Kompresia z infúzie kostihoja lekárskeho. V termoske trvajte na tom, 1 polievková lyžica nasekaných koreňov kostihoja, naliata pohárom vriacej vody. Trvajte na tom 12 hodín. Prefiltrujeme a v náleve namočíme plátno (obyčajné). Opuchnuté miesto na kolene obviažte a zaistite chráničom kolena alebo elastickým obväzom.
2. Masť z koreňa a listov skorocelu. zlúčenina:
- 5 dielov koreňa rebríček obyčajný
- 1 diel suchých listov jarabiny
- 2 diely bravčového tuku
Rastlinné zložky nasekáme alebo pomelieme na mlynčeku na kávu, zalejeme horúcou bravčovou masťou a dusíme tri hodiny vo vodnom kúpeli. Filter. Uchovávajte v chlade. Namažte koleno dvakrát denne, pričom navrch položte podložku na koleno.
Kompresia z kapustových listov. Na opuchnuté koleno priložíme kapustný list a zafixujeme obväzom, ktorý obviažeme vlnenou podkolenkou. Držíme deň a noc. Nasledujúcu noc list vymeníme za čerstvý. Je účinnejšie list trochu rozdrviť, aby sa objavila šťava. Dobre zmierňuje bolesť a opuch.
Použiť tiež soľné obklady(vlhká gáza v 9% fyziologickom roztoku a aplikovaná na edém), obklad z strúhanej surovej repy. Počuli ste dobré recenzie o použití takého prírodného lieku, ako je Minerálny gél Jason Tea Tree Oil.
Proces poklesu tekutín je pomalý, ale neškodný. Odporúčam tiež pozrieť si video o ľudových receptoch doktora Popova, kde odporúča cvičenia na synovitídu kolenného kĺbu:
Alternatívna medicína o prebytočnej tekutine v kolene. Príčiny ochorenia, kde začať liečbu synovitídy kolenného kĺbu
Alternatívna alebo regeneračná medicína má svoj vlastný pohľad na tvorbu nadbytočnej tekutiny v kolene. A dosť často je hlavným dôvodom výživa a zlý stav pečene. Vplyv výživy možno rozdeliť do dvoch dôležitých bodov:
- jesť potraviny s množstvom konzervačných látok
- podvýživa podľa času jedenia (porušenie biorytmov žalúdka) a frekvencie jedenia počas dňa
Konzumácia potravín s množstvom konzervačných látok je príčinou synovitídy kolenných kĺbov
V porovnaní s minulým storočím, najmä od existencie ZSSR, výrazne vzrástol počet ľudí s ochorením kolenného kĺbu. Ak skôr prevládali patológie bedrových kĺbov, teraz sa na prvom mieste umiestnili patológie kolenných kĺbov. Okrem toho sa samotné patológie kolena stali špecifickými - bolestivé kolenné kĺby nie sú suché, ale naplnené tekutinou, zapálené, opuchnuté.
Dlho hľadali dôvod a zistili, že celé je to v zmenenej strave. Po rozpade ZSSR nám priniesli to, čo jedia na Západe - potraviny plnené konzervantmi: v prvom rade sú to akékoľvek šunky, rezne, klobásy, klobásy - všetko, čo je založené na mäse, najmä údeniny. Spočítali sme to človek zje až tri kilogramy chemikálií ročne spolu s rybami, mäsom a údenými údeninami.
.jpg" alt="(!LANG: Konzumácia potravín s množstvom konzervačných látok je príčinou synovitídy kolena" width="500" height="350" srcset="" data-srcset="https://i2.wp..jpg?w=500&ssl=1 500w, https://i2.wp..jpg?resize=300%2C210&ssl=1 300w" sizes="(max-width: 500px) 100vw, 500px" data-recalc-dims="1">!}
Údené produkty už nikto nefajčí, sú ošetrené enzýmami, relatívne povedané, ide o surové chemické mäso ošetrené enzýmami. S údeninami je situácia ešte horšia, keďže nikto nekontroluje, čo do nich dávajú z chemických zlúčenín a mäsa je tam veľmi málo. Mäso kuracie, hovädzie, bravčové, ak nie je kupované od známeho sedliaka, napcháme aj konzervantmi, aby si mäso držalo svoju váhu a pri skladovaní sa postupne nescvrkávalo ako za starých čias.
Teraz pri skladovaní mäsa nedochádza k strate hmotnosti, bez ohľadu na to, koľko ho skladujete.
Čo robia tieto konzervačné látky, keď ich jeme?
Samotná konzervačná látka zadržiava vodu tvorbou určitých zlúčenín. A keď sa takéto produkty dostanú do tela, kde je oslabená pečeň, ktorá by ich mala pozbierať a vylúčiť vo forme žlče, alebo ich pečeň pozbierala a umiestnila do žlčníka, no neraňajkujete správne, teda tak, aby sa otvoril ventil žlčovodu, (ten sa otvorí na prítomnosť aspoň lyžičky tuku). Konzervačné látky sa opäť dostávajú do krvného obehu a ukladajú sa najmä v kolenách, kde postupne získavajú tekutinu v kolennom kĺbe. Začína sa zápal, synovitída a artritída spôsobená metabolizmom (výmena). Preto je počet chorých kolien v súčasnosti oveľa väčší ako predtým.
Takéto zápaly spôsobené metabolickým syndrómom sa ľahko liečia, ak sa dodrží niekoľko rozumných pravidiel, ktoré odporúča reumatológ Pavel Evdokimenko:
- Odmietame akékoľvek hotové údeniny, ktoré sa predávajú v obchode
- Kupujeme hotové mäso, ktoré je zrejme presýtené konzervantmi a rastovými hormónmi, no minimalizujeme riziko, že sa nám dostanú do tela – pri tepelnej úprave sa čiastočne zničia. Obzvlášť dobre sa ničia počas varenia, dusenia, o niečo menej - pri vyprážaní. Preto varíme mäso, dusíme a menej často - smažíme.
- Ak chceme sendvič s klobásou, nejdeme do obchodu a nekúpime si klobásu z obchodu, ale kúpime si kúsok mäsa a upečieme ho v rúre s prírodným korením alebo ho dusíme rovnakým spôsobom.
- Je prísne zakázané jesť mäsové bujóny, pretože do vývaru vstupujú všetky konzervačné látky. Neplatí to pre domáce mäso. Ak si nechcete ublížiť kolená, prestaňte jesť mäsové polievky z kupovaného mäsa. Zeleninové polievky pripravujeme bez chemických kociek bujónu a ak chceme mäso, uvaríme ho zvlášť, nakrájame na kocky a pridáme do hotovej zeleninovej polievky. Mnoho ľudí pri varení mäsa scedí prvý vývar a začne variť na druhom vývaru v domnení, že tam nie sú žiadne chemické nečistoty. To je chyba – áno, je ho menej ako v prvom vývare, ale je ho veľa. Mäso preto uvarte oddelene a jednoducho ho pridajte do zeleninového vývaru.
- Všetko popísané vyššie platí aj pre slepačí vývar z kupovaného kuracieho mäsa – namiesto zdravia nás budú bolieť kolená. Ak chceme veľmi kurací vývar, kúpime si domáce kuracie mäso, ale nie v obchode - od babičky na trhu.
- Naučili sa tiež, ako naplniť ryby ihlovými kefami a dať ich do kadí s roztokom konzervantov. A cez tieto póry nasýtia rybie mäso a v budúcnosti tiež nevyschne pri skladovaní. To znamená, že ryby varíme, dusíme a menej často vyprážame. To neplatí pre ryby zakúpené naživo z obchodu.
- Staré mamy hovorievali:
- Ak chcete, aby boli vaše nohy silné, jedzte mäso s rôsolom.
Ale to bolo v tých časoch, keď mäso nebolo chemické. Teraz je želé kompletnou súpravou konzervačných látok a rastových hormónov. Myšlienka je správna, ale na tie časy, keď mäso nebolo plnené chemikáliami. - Mnohí hovoria o výhodách gymnastiky pri ochoreniach kolenných kĺbov, ale s metabolickými patológiami gymnastika nebude fungovať. V prvom rade je potrebné odstrániť chemické zlúčeniny z tela, a to sa dá urobiť vyššie uvedeným a zamerať sa na podporu našej pečene ako hlavného lekára a vnútorného filtra. Pečeň môžete podporiť 5-6 jedlami denne s malým množstvom tuku v každom jedle, aby sa otvoril ventil žlčovodu a všetky konzervačné látky vyšli von so žlčou. Ale pri problémoch s bedrovým kĺbom je nemožné vyliečiť kĺb bez gymnastiky - snáď okrem operácie výmeny kĺbu.
Ak máte boľavé kolená, tak už tento fakt hovorí o oslabenej funkcii pečene, pretože pri zdravej pečeni by sama o sebe odstránila príčinu ochorenia.
Naša pečeň nie je len vnútorný filter, ktorý v noci, od 1.00 do 3.00, opatrne zbiera a dáva všetky nečistoty do žlčníka, ktorý sa dostal do tela, vrátane konzervačných látok, karcinogénov, príchutí, oxidovaného cholesterolu.
Naša pečeň (ak nie je oslabená) sama lieči choré bunky, syntetizuje potrebné látky na ich obnovu, aby bunky začali opäť normálne pracovať.
Akákoľvek látka sa totiž do bunky dostane až po prechode pečeňou. Preto vzniká otázka: prečo podávať injekciu priamo do pately? Kam pôjde jeho obsah? Očividne nie v klietke... Ale toto je módny postup, ktorý prináša peniaze tým, ktorí ho propagujú.
Čo sa týka stiahnutia konzervantov: pečeň urobila svoju prácu zberom žlče. A teraz potrebujete organizovať jeho prirodzený výstup z tela ráno, vziať buď malý kúsok surovej slaniny alebo lyžičku masla - len na tuku vyjde žlč.
Otázka: Kto z vás má správne raňajky? S tukom? A s kúskom bielkovinového jedla, keďže v prvej polovici dňa sa bielkovina normálne trávi v žalúdku – od 7.00 do 9.00 – najväčšia koncentrácia žalúdočnej šťavy a čas najvyššej aktivity žalúdka.
Kedy jete mäso? Väčšina ľudí neraňajkuje, niektorí vypijú kávu a idú do práce. Čo sa deje v tele? Zhromaždené nečistoty presakujú cez steny žlčníka a opäť vstupujú do krvi - získajte pečeň, nečinná práca! Poriadnymi raňajkami sa však dalo telo prirodzene prečistiť a nevytvárať podmienky na stagnáciu žlče.
.jpg" alt="(!LANG:Nevhodná výživa. Porušenie biorytmov žalúdka a frekvencia príjmu potravy" width="500" height="301" srcset="" data-srcset="https://i1.wp..jpg?w=500&ssl=1 500w, https://i1.wp..jpg?resize=300%2C181&ssl=1 300w" sizes="(max-width: 500px) 100vw, 500px" data-recalc-dims="1">!}
Po príchode z práce neskoro večer vás čaká výdatná večera. A ako môže žalúdok stráviť mäso (bielkoviny), keď popoludní je jeho aktivita oveľa nižšia a koncentrácia žalúdočnej šťavy nízka? Dochádza k neúplnému tráveniu bielkovín. Nestrávená bielkovina začne hniť a otravovať telo – bielkovinové jedy sú najškodlivejšie! Kde sa ukladá časť škodlivých útvarov? Na kolene...
Týmto spôsobom si sami vytvárate choroby:
- cholelitiáza kvôli tomu, že ráno neraňajkovali s proteínovým jedlom s pridaním aspoň lyžičky tuku k prílohe kaše alebo sendviča
- zápal kĺbov, ako dôsledok nestrávenej bielkovinovej potravy vo večerných hodinách
Čo sa deje s pečeňou v tomto čase? Neustále vynakladá všetko svoje úsilie na odstraňovanie toxínov z tela, ich premenu na žlč, ktorú ráno správnou výživou nepomôžete odstrániť zo žlčníka a pečeň zaháľa. V dôsledku toho je oslabená a nemá silu na rekonštrukčné práce, na syntézu potrebných látok v rôznych bunkách, na hojenie a hojenie. Potom vaše telo ochorie každým rokom viac a viac, máte chronické choroby - celá kopa!
Png" data-recalc-dims="1">
Akákoľvek liečba vrátane synovitídy sa musí začať:
- s podporou pečene fytohepatoprotektormi (Lifsafe, lekáreň Karsil, Gepabene)
- s organizáciou riadneho ranného jedla, povinných raňajok
- z prechodu na frakčné jedlá (4-5 krát denne) - pretože žlč sa produkuje počas dňa (až jeden liter) a musí sa prirodzene odstrániť každé 3-4 hodiny s jedlom
Ak nie, kolená vždy bude chorý.
Mnohé pri ochoreniach kolenného kĺbu začnite užívať chondroprotektory. A pečeň je oslabená, nie je schopná poslať tieto látky do bunky chrupavkového tkaniva v núdzi. A potom poviete, že tieto lieky nezaberajú! Vaša pečeň nefunguje! Pomôžte jej opäť zosilnieť, podporte ju, odstráňte nečistoty, ktoré sa cez noc nazbierali – a až po ich spevnení začnite s liečbou kĺbov chondroprotektormi (aspoň tri mesiace po sebe a opakujte túto kúru každý rok).
Vo väčšine prípadov si zdravá pečeň poradí sama. A vašou úlohou je pomôcť jej stať sa silnou.
Nadbytočnú tekutinu kolena nemožno posudzovať oddelene od všetkých zložiek kĺbu: od stavu chrupaviek, od aktívnej motorickej funkcie kĺbu, od toho, ako dobre prekrvuje, aký je dobrý metabolizmus vápnika, zdravé väzivá a normálne trénované svaly.
Nadmerná synoviálna tekutina alebo naopak jej nedostatok nastáva vtedy, keď je chrupavka v zlom stave, motorická funkcia kĺbu je znížená, čo následne vedie k zlému prekrveniu a prekrveniu zapálenej oblasti, v rozpore s metabolizmom vápnika. a rozvoj osteoporózy so slabými väzmi a ochabnutými svalmi. Uveďte všetky vyššie uvedené do poriadku - a nebudete mať problémy so synovitídou.
Dnes sme skúmali taký nepríjemný jav, akým je synovitída kolenného kĺbu alebo nadbytočná tekutina v kolennom kĺbe príčiny a liečba, zistili sme, prečo sa synovitída kolena objavuje a hromadí sa tekutina v kolene, aké sú príznaky tohto javu a ako liečiť: konzervatívne , chirurgicky alebo ľudovými prostriedkami. Osobne radím metódy restoratívnej medicíny, aj keď ste už podstúpili chirurgickú liečbu. prečo? Áno, je to tak, že príčina objavenia sa synovitídy nebola odstránená: spočíva vo vašej strave, oslabenej pečeni a neaktívnych kĺboch.
Zdravé kolená a zdravý rozum!
- zápal synoviálnej membrány s tvorbou výpotku. Spravidla je postihnutý kolenný kĺb. Zvyčajne zápal postupuje v jednom kĺbe. Porážka niekoľkých kĺbov sa takmer nikdy nenájde. môže vzniknúť v dôsledku infekcie, traumy, alergií, hormonálnych porúch a metabolických porúch. Vyjadruje sa malátnosťou, zväčšením objemu kĺbu, bolesťou a slabosťou. Keď sa kĺb nakazí, objavia sa príznaky intoxikácie. Na oslobodenie od vojenskej služby so synovitídou je potrebné poznamenať porušenie funkcie veľkého kĺbu.
Odrody a klasifikácia choroby
V závislosti od priebehu sa synovitída vyskytuje: Pikantné- prejavuje sa edémom, bolesťou, hypertermiou a zhrubnutím synoviálnej membrány.
Chronický- v kĺbovom puzdre sa tvoria vláknité zmeny. Niekedy sa zväčšujú klky synoviálnej membrány, vzniká vilózna synovitída. Výsledné "ryžové telá" plávajú v kvapaline a ďalej poškodzujú synoviálnu membránu. Táto forma ochorenia sa vyskytuje zriedkavo a je výsledkom nesprávnej a predčasnej liečby akútnych foriem synovitídy alebo výsledkom latentného pomalého zápalu v tele. Symptómy chronickej formy sú menej výrazné.
Na základe typu zápalu a charakteru výpotku sa choroba delí na serózne, hemoragické, hnisavé a sérofibrínové.
Berúc do úvahy príčinu vývoja synovitídy, rozlišujú infekčné, aseptické a alergický forma ochorenia.
Typy synovitídy
1. Pigmentované villonodulárne(PVA) - prejavuje sa rastom synovie, farbením hemosiderínom, tvorbou klkov, nodulárnych hmôt a pannusu. Ide o pomerne zriedkavú patológiu a vyskytuje sa v mladom veku. Choroba sa vyvíja dlhodobo, zvyšuje sa opuch a bolesť, ktoré sú zvyčajne spojené s traumou. V období exacerbácie dochádza k výpotku, lokálnemu zvýšeniu teploty, obmedzeniu pohyblivosti a zmene tvaru kĺbu. Na röntgenovom snímku sú zmeny takmer nepostrehnuteľné, niekedy dochádza k porušeniam vo forme povrchovej erózie.2. Reaktívny- obmedzenie v práci kĺbu je dôsledkom zápalového procesu prebiehajúceho v jeho dutine. Zároveň sa v synoviálnej membráne hromadí tekutina, vzniká „tupá“ bolesť pri chôdzi, zväčšuje sa objem kĺbu, mení sa jeho tvar, obmedzujú sa pohyby. Zvyčajne je postihnutý pravý alebo ľavý kolenný kĺb. Tento typ ochorenia je sekundárny k základnej patológii. Preto je hlavná terapia spojená s elimináciou základného ochorenia a samotná liečba synovitídy pozostáva z punkcie kĺbov so zavedením antibiotík a kortikosteroidov, imobilizácie, NSAID a fyzioterapie.
3. posttraumatické- táto forma ochorenia sa vyskytuje najčastejšie a je odpoveďou organizmu na vnútrokĺbové poškodenie. Vyvíjajú sa v dôsledku traumy (chondropatia, pretrhnutie krížových väzov alebo meniskus). Niekedy je tento typ ochorenia mylne považovaný za infekčnú artritídu alebo hemartrózu. Pri akútnom priebehu dochádza k deformácii kĺbu, dochádza k silnej bolesti, stuhnutosti kĺbu. Chronická forma sa prejavuje bolestivými bolesťami, vydutím pately, únavou a vodnatosťou kĺbu. To vyvoláva tvorbu dislokácií, vyvrtnutí a úplnú imobilizáciu.
4. Mierne- akékoľvek zápalové ochorenia kĺbov, napríklad artróza, sa môžu zmeniť na stredne ťažkú synovitídu s jasnými charakteristickými príznakmi.
5. Minimum- príčiny sú rovnaké ako pri stredne ťažkej synovitíde, na liečbu stačí priloženie tlakového obväzu.
6. Suprapatelárny- nad patelou dochádza k hromadeniu tekutiny a zápalu synoviálnej membrány.
7. Exsudatívne- sa vyvíja bez viditeľných zranení, to znamená, že ide o primárnu synovitídu. Zvyčajne je jeho výskyt podporovaný podráždením vnútorného povrchu kĺbového puzdra v dôsledku natrhnutia menisku, poranenia chrupavky alebo nestability kĺbu.
8. opakujúci- je spravidla sprevádzaná chronickou formou hydrartrózy s tvorbou hypotrofie synoviálnej membrány a fibrózou. Dropsy komplikuje priebeh ochorenia a spôsobuje degeneratívne-dystrofické poruchy.
9. vilózny- rastú klky vnútorného obalu kĺbu, vznikajú fibrinózne útvary, čo vedie k výrazným poruchám lymfatickej drenáže a krvného obehu v oblasti kĺbu.
10. Sekundárne- vzhľad tejto formy je spôsobený akumuláciou produktov deštrukcie chrupavkového tkaniva v kĺbe. Výsledné antigény sú vnímané ako cudzí materiál, čo vedie k chronickému zápalu. Priebeh ochorenia je podobný chronickej artritíde.
11. Prechodné- zvyčajne patológia postihuje deti vo veku 1,5 - 15 rokov. Choroba sa rýchlo rozvíja. V ranných hodinách sú bolesti, pohyby v kĺbe sú obmedzené, jeho lokalizácia je zmenená. Röntgen ukázal rozšírenie kĺbovej štrbiny. Trvanie choroby je 14 dní. Lekári naznačujú, že u dieťaťa sa táto forma synovitídy môže vyvinúť po faryngitíde alebo tonzilitíde, dlhšej chôdzi alebo zranení. Pri predčasnej liečbe choroby sa môže vyvinúť krívanie.
12. Exsudatívne-proliferatívne- vzniká v dôsledku zranení a je spojená s produkciou veľkého množstva exsudátu (zakalená tekutina bohatá na bielkoviny obsahujúca bunky rozpadu kĺbu a krvi). Táto forma ochorenia zvyčajne postihuje bedrový kĺb.
Existujú 4 stupne proliferatívnej formy patológie:
1. Zhrubnutie synovie bez výrazného rastu vilózneho tkaniva;
2. Tvorba fokálnych nahromadení klkov spôsobená zhrubnutím synovia;
3. Bočné časti kĺbu sú úplne lemované klkmi;
4. Klky pokrývajú všetky časti spoja.
Podľa lokalizácie je synovitída klasifikovaná:
Členkový kĺb;
temporomandibulárny kĺb;
kolenný a bedrový kĺb;
kefa (zápästia) a lakťový kĺb;
ramenný kĺb;
palec na nohe a chodidlo.
Symptómy a znaky
Synovitída je charakterizovaná poškodením jedného kĺbu, veľmi zriedkavo je patológia viacnásobná. Všeobecné príznaky:
Všeobecné príznaky:
Obmedzenie pohybu v kĺbe a bolesť počas cvičenia;
opuch a zmena tvaru kĺbu;
malátnosť, všeobecná slabosť;
hypertermia kože v postihnutej oblasti, horúca na dotyk.
Všetky príznaky ochorenia môžu byť viac alebo menej výrazné v závislosti od formy patológie a individuálnych charakteristík pacienta. Infekčná synovitída sa prejavuje rýchlym nárastom symptómov, s hypertermiou viac ako 38 °, tvorbou bolesti a pocitom tlaku v kĺbe. Už o pár hodín sa rozvinú prejavy intoxikácie (nepokoj, bolesť hlavy, bledosť) a kĺb opúcha.
Pri neinfekčnej synovitíde sa príznaky pomaly zvyšujú, v prvom rade dochádza k nepohodliu v kĺbe a bolestivej bolesti počas cvičenia. Po niekoľkých dňoch alebo týždňoch sa bolesť zväčšuje, objavuje sa opuch, kĺb je deformovaný. Niekedy príznaky ochorenia zmiznú samy o sebe, zvyčajne pri absencii stresu je možné samoobnovenie.
Komplikácie
Pri synovitíde sa môžu vyvinúť komplikácie:Hnisavá artritída - objavuje sa, keď sa hnisavý proces rozšíri na vláknitú membránu kĺbového puzdra.
Gonartróza alebo deformujúca artróza - postihnutá je hyalínová chrupavka, ktorá pokrýva kostné kondyly. Tento typ artrózy je najbežnejší, ktorý sa vyvíja niekoľko rokov.
Panartróza - vzniká vtedy, keď sú do hnisavého procesu zapojené chrupavky, kosti a väzy kĺbu.
Obmedzenie pohybov alebo úplná imobilizácia v dôsledku nezvratných zmien v kĺbe.
Flegmón mäkkých tkanív a periartróza - vznikajú pri prechode hnisavého procesu na okolité tkanivá kĺbu.
Sepsa (infekcia v krvi) sa vyvíja pri absencii liečby alebo pri oslabení imunity.
Hydrartróza (kvapkavka) - nahromadenie prebytočnej tekutiny v kĺbe.
Uvoľnenie kĺbu a oslabenie väzov, čo vedie k subluxáciám alebo dislokáciám.
Bakerova cysta - sprevádzaná poruchami krvného obehu, trombózou, s brnením, necitlivosťou tkaniva a kŕčmi. V dôsledku toho to môže prispieť k strate končatiny.
Príčiny ochorenia
1. Infekčná synovitída. Vyvíja sa v dôsledku prenikania patogénnych mikróbov do kĺbu. Pôvodca ochorenia vstupuje do synoviálnej membrány zo susedných tkanív, vzdialených ložísk infekcie a zvonku. Nešpecifická forma patológie je vyvolaná streptokokmi, pneumokokmi atď. A špecifickou formou je Kochov bacil, treponema pallidum atď.2. alergická synovitída. Dôvodom vzniku tohto druhu je kontakt pacienta s alergénom, ktorý podlieha zvýšenej citlivosti naň.
3. Aseptická synovitída. Neexistuje žiadny infekčný agens a zdroj pôvodu je:
metabolická porucha;
mechanická trauma (modriny, intraartikulárne zlomeniny, poranenia meniskom, roztrhané väzy atď.);
hormonálne poruchy;
podráždenie synoviálnej membrány v dôsledku roztrhnutia menisku alebo poškodenia chrupavky;
hemofília.
Diagnostika
Diagnóza sa stanovuje na základe symptómov, výsledkov diagnostickej punkcie a ďalších štúdií. Zároveň je potrebné nielen potvrdiť existenciu synovitídy, ale aj určiť príčinu jej vývoja, čo je často dosť ťažké. Pri aseptickej forme ochorenia lekár predpisuje artropneumografiu alebo artroskopiu. Niekedy môže byť potrebná cytológia a synoviálna biopsia. Ak existuje možnosť preniknutia alergénu, vykonajú sa alergické testy. Ak máte podozrenie na hormonálne, metabolické poruchy alebo hemofíliu, mali by ste sa poradiť s príslušnými odborníkmi.Stručné zaujímavé údaje
Podľa štatistík je synovitída kolenného kĺbu najbežnejšia - pohony.
Diferenciálna diagnostika synovitídy sa vykonáva s burzitídou (zápal synoviálneho vaku), reumatoidnou, reaktívnou a inými typmi artritídy, hemangiómom a angiomatózou.
Nevyhnutne vykonaná diagnostika bodkovanej - tekutiny odobratej pri punkcii kĺbu. Akútna aseptická synovitída sa prejavuje veľkým množstvom bielkovín a znížením viskozity výpotku a pri chronickej sa zisťuje nadmerná aktivita enzýmov, čo vedie k rýchlej deštrukcii chrupavky.
Pri bodkovanej s infekčnou synovitídou sa zisťuje hnis, ktorý je diagnostikovaný bakterioskopicky alebo bakteriologicky. To umožňuje nielen určiť typ patogénnych mikroorganizmov, ktoré spôsobili zápal, ale aj vybrať účinné antibakteriálne lieky. Vo všeobecnom krvnom teste sa prejavuje leukocytóza, zvýšenie ESR a počet bodných neutrofilov.
Liečba
Hlavnými princípmi liečby sú punkcia, imobilizácia, v prípade potreby operácia alebo drenáž. Pacienti s purulentnou formou ochorenia sú hospitalizovaní na chirurgickom oddelení, s traumatickým - na traumatologickom oddelení a zvyšok - na oddeleniach zodpovedajúcich profilu primárnej patológie.Liečba akéhokoľvek typu synovitídy začína punkciou kĺbu. Pomocou ihly prenikajúcej do kĺbovej dutiny sa tekutina odoberá na diagnostické štúdie a potom sa na profylaxiu podávajú antibiotiká. Manipulácia je prakticky bezbolestná a vykonáva sa bez anestézie.

Pri akomkoľvek type ochorenia je indikovaná imobilizácia, to znamená znehybnenie kĺbu kolenným chráničom alebo bandážou, musia sa nosiť aspoň týždeň. Niekedy sa odporúča aj zvýšená poloha končatiny.
Takmer všetkým pacientom s touto diagnózou sú predpísané NSAID (diklofenak, voltaren, ibuprofén, indometacín) vo forme mastí, injekcií alebo perorálnych prípravkov. Je tiež možné intraartikulárne podávanie kortikosteroidov v kombinácii s fyzioterapiou (magnetoterapia, UV žiarenie, ozokerit, UHF, parafín, fonoforéza).
Chirurgická intervencia pozostáva z excízie synoviálnej membrány, vykonáva sa pri chronickej synovitíde s nezvratnými zmenami v kĺbe alebo pri neustále recidivujúcich formách ochorenia. V pooperačnom období je tiež indikovaná imobilizácia, antibakteriálne a protizápalové lieky a fyzioterapia.
Prevencia
Prevencia ochorenia spočíva vo včasnej diagnostike a adekvátnej liečbe zápalových ochorení. Pozor si treba dávať aj pri športe, vyhýbať sa zraneniam a pádom, zaraďovať do jedálnička produkty s obsahom želatíny, vitamínu C a D, agar-agar, fytoncídy.Ľudové metódy liečby
Doma si môžete pripraviť ľudové prostriedky, ktoré dokonale dopĺňajú hlavnú liečbu:Tinktúra. Do 500 ml vodky pridajte 100 g rozdrvených koreňov kostihoja lekárskeho. Trvajte na tom 2 týždne. Používajte 3 krát denne na 1 lyžičku.
Masť. 200 g zakrútenej slanej bravčovej masti zmiešame s 250 g kostihojovej bylinky. Po týždni môžete masť aplikovať niekoľkokrát denne na postihnutý kĺb a potom je potrebné priložiť tesný obväz.
Odvar. Uvarte v 500 ml vriacej vody v rovnakých pomeroch (0,5 lyžičky každý) bylinky imela, ľubovníka. Pite po jedle namiesto čaju aspoň 2 mesiace.
Proliferatívna synovitída je kĺbové ochorenie charakterizované zápalom synovie. Môže sa vyskytnúť v akomkoľvek kĺbe, ale najbežnejšia je proliferatívna synovitída kolena. Môže za to najčastejšie zranenie kolena. Zápaly na viacerých miestach sa najčastejšie vyskytujú pri polyartróze a iných rozsiahlych ochoreniach.
V dôsledku vzhľadu a akumulácie exsudatívnej tekutiny v kĺbovej dutine sa zvyšuje tlak, čo narúša motorické funkcie. V tomto prípade rastie synoviálne tkanivo, z ktorého sa postupne môže stať hustá masívna formácia.
Ochorenie je zriedkavo diagnostikované v akútnom štádiu, nenápadne prechádza do chronickej formy a spôsobuje deštruktívne zmeny v postihnutom orgáne.
Proliferatívna synovitída prechádza vo svojom vývoji 4 štádiami:
- Rast synoviálnej membrány bez proliferácie klkov alebo je nevýznamný.
- Na zahustenom tkanive sa začínajú vytvárať ohniská vilóznych nahromadení.
- Výplň klkov laterálnych častí kĺbov, čo je viac ako polovica celej synoviálnej membrány. Vrch nie je ovplyvnený.
- Proliferácia klkov sa šíri do všetkých oddelení, stáva sa difúznym.
Symptómy
Bolesť je hlavným príznakom ochorenia. Povaha a intenzita závisí od závažnosti procesu a tlaku na nervové zakončenia. Bolesť spôsobuje obmedzenie pohybu a nútenú polohu. Existuje špeciálna metóda na určenie intenzity bolesti v bodoch, kde 0 je žiadna bolesť, 1 je slabá, 2 je stredná, 3 je silná a 4 je veľmi silná bolesť.
Chorý kĺb zvyčajne napučiava v dôsledku prítomnosti patologickej akumulácie tekutiny v ňom a deformuje sa.
Z častých príznakov možno zaznamenať zvýšenie teploty, najčastejšie až subfibrila, slabosť a rýchly nástup únavy.
Pri dlhom priebehu ochorenia postupne dochádza k atrofii okolitých svalov v dôsledku nedostatku aktívnych pohybov.
Príčiny
Môže ich byť veľa. V prvom rade je synovitída rozdelená na infekčnú a neinfekčnú. V prvom prípade sa každý patogénny mikroorganizmus, ktorý spôsobuje zápal, môže stať príčinou vývoja ochorenia.
Medzi ďalšie príčiny patria endokrinné poruchy, alergény, trauma a neurogénne faktory.
Diagnostika
Okrem externého vyšetrenia a palpácie chorého orgánu môže lekár predpísať röntgenové vyšetrenie na posúdenie následkov synovitídy. Ultrazvuk sa používa na meranie synovie a objemu tekutiny v dutine.
Artroskopia umožňuje vizuálne preskúmať postihnutú škrupinu chorého kĺbu. Dokonale dopĺňa ultrazvuk, takže obe štúdie sa často používajú na čo najpresnejšie posúdenie stavu zapáleného orgánu.

Liečba
Zvyčajne sa vykonáva komplexná terapia vrátane mnohých metód. Pred rozhovorom o operácii by ste mali byť presvedčení o neúčinnosti konzervatívnej liečby. Ide niekoľkými smermi:
- Odstránenie základnej príčiny ochorenia. Vymenovanie antibakteriálnej terapie infekčnej povahy, antialergické lieky, liečba endokrinných porúch atď.
- Odstránenie príznakov synovitídy.
- Všeobecné posilnenie tela.
- Liečba porúch motorických funkcií.
- Fyzioterapeutické procedúry a cvičebná terapia na konečnú rehabilitáciu kĺbu.
V závislosti od závažnosti a štádia ochorenia sú predpísané lokálne protizápalové lieky, ako sú gély a masti. V súčasnosti sa uprednostňujú lieky s obsahom metylsalicylátu, kapsaicínu, diklofenaku a mentolu. Prítomnosť týchto zložiek účinne znižuje zápal a jeho symptómy, znižuje bolesť a opuch. Medzi takéto prostriedky patrí Dicloran plus, ktorý kombinuje všetky tieto látky.
Pri akumulácii exsudatívnej tekutiny v dutine sa používa zavedenie hormonálnych kortikosteroidov priamo do kĺbu po punkcii.
Najprv je potrebné znehybniť postihnutý kĺb dlahou alebo tlakovým obväzom. Dlhodobá imobilita je kontraindikovaná, pretože spôsobuje degeneráciu svalovej vrstvy a stuhnutosť samotného kĺbu.
Všetok obsah iLive je kontrolovaný lekárskymi odborníkmi, aby sa zaistilo, že je čo najpresnejší a najfaktickejší.
Máme prísne pokyny na získavanie zdrojov a citujeme iba renomované webové stránky, akademické výskumné ústavy a tam, kde je to možné, osvedčený lekársky výskum. Upozorňujeme, že čísla v zátvorkách ( atď.) sú odkazy na takéto štúdie, na ktoré sa dá kliknúť.
Ak si myslíte, že niektorý z našich obsahov je nepresný, zastaraný alebo inak pochybný, vyberte ho a stlačte Ctrl + Enter.
Synovitída je zápal synoviálnej membrány, ktorý je obmedzený na svoje hranice a je charakterizovaný hromadením zápalového výpotku v dutine vystlanej touto membránou.
Ako dutiny vystlané synoviálnou membránou, zapojené do tohto zápalového procesu, môže existovať synoviálny vak (malá sploštená dutina vystlaná synoviálnou membránou, oddelená od okolitých tkanív kapsulou a vyplnená synoviálnou tekutinou), synoviálny obal šľacha, kĺbové dutiny. Často sa vyskytuje (koleno, lakeť, členok, zápästie). Tieto procesy sú charakterizované poškodením jedného kĺbu, menej často - niekoľkých súčasne.
ICD kód 10
Nepatrí sem: chronický krepitantný zápal ruky a zápästia (M70.0) súčasné poranenie - poranenia väziva alebo šľachy v oblastiach tela choroby mäkkých tkanív spojené so záťažou, preťažením a tlakom (M70.0)
- M65.0 Toto je skratka pre absces pošvy šľachy. V prípade potreby sa na identifikáciu bakteriálneho agens použije dodatočný kód (B95-B96).
- M65.1 Označuje iné infekčné (teno) zápaly. M65.2 Kalcifikovaná tendonitída. Zároveň sú úplne vylúčené: tendinitída ramena (M75.3) a špecifikovaná tendinitída (M75-M77).
- M65.3 Predstavuje prst na spúšti. Nodulárne ochorenie šľachy. M65.4 Tenosynovitída styloidného výbežku rádia [de Quervainov syndróm]
- M65.8 Iné zápaly a tenosynovitída M65.9 Nešpecifikovaná synovitída a tenosynovitída Všetky tieto kódy ukazujú lokalizáciu choroby a jej typy. Synovitída je závažné ochorenie, ktoré si vyžaduje úplné vyšetrenie. Vďaka lokalizačnému kódu môžete pochopiť závažnosť javu a predpísať vysokokvalitnú liečbu.
Kód ICD-10
M65 Synovitída a tenosynovitída
Príčiny synovitídy
Príčiny synovitídy môžu závisieť od iných ochorení alebo priamo od traumy diartrózy. Najčastejšie sa prejavuje chorobami, ktoré sú metabolického charakteru, prípadne sú spojené s autoimunitným charakterom. Ak sa vyskytne na pozadí iných ochorení kolenného kĺbu, potom je to sekundárne. V tomto prípade to možno definovať ako reaktívne hnisanie.
Zápal kĺbu so synovitídou zvyčajne nie je sprevádzaný infekciou. Inými slovami, má aseptickú povahu. Ak dôjde k infekcii synoviálneho vaku rôznymi škodlivými látkami, potom tekutina zmení svoje zloženie. V tomto prípade v mieste lézie aktívne prevládajú patogénne mikroorganizmy, ktoré spôsobujú zápal iného druhu, čo vedie ku komplikáciám.
synovitída po operácii
Synovitída po operácii sa "správa" normálne. Ale je žiaduce sledovať stav pacienta. Nie sú totiž vylúčené ani vážne komplikácie v podobe artrózy. Možno zníženie rozsahu pohybu v dôsledku nezvratných zmien v synoviálnej membráne alebo kĺbových povrchoch. Existuje tiež rozšírenie procesu na susedné časti väzivového aparátu.
Najťažšou komplikáciou infekčnej formy zápalu je sepsa, ktorá je život ohrozujúca. Sepsa (výskyt patogénu v krvi) s infekčnou synovitídou sa môže vyvinúť u ľudí s oslabeným imunitným systémom (napríklad s infekciou HIV) alebo v prípade dlhšej neprítomnosti liečby.
V každom prípade by mal byť človek po dlhú dobu pod dohľadom špecialistu. Pretože recidívy sa vyskytujú pomerne často a v mnohých prípadoch nie je také ľahké sa im vyhnúť.
Infekčná synovitída
Infekčná synovitída je zvyčajne vyvolaná patogénmi, ktoré spôsobujú zápal nešpecifického typu. Môžu to byť tieto patogény: stafylo-, strepto- a pneumokoky. Existuje špecifický typ. Patria sem mikrobaktérie tuberkulózy.
Patogénne mikroorganizmy sú schopné preniknúť do kĺbu pri poraneniach a ranách (kontaktná dráha), alebo byť zavlečené lymfou a krvou z vnútorných ložísk infekcie (lymfogénne a hematogénne dráhy). Tento mechanizmus nástupu ochorenia sa často vyskytuje u ľudí, ktorí trpia artritídou a alergickými ochoreniami, ako aj hemofíliou.
Okamžite treba poznamenať, že zbaviť sa tohto typu ochorenia nie je také jednoduché. Koniec koncov, vyskytuje sa na pozadí vstupu do zapálenej oblasti infekcie. Tomuto procesu sa dá ľahšie zabrániť včasným kontaktovaním lekára. Likviduje sa liekmi, ale vyžaduje si kvalitnú liečbu. Koniec koncov, opakované formy ochorenia nie sú vylúčené.
tuberkulózna synovitída
Ide o vakovú formu choroby. Vyskytuje sa hematogénne vo forme vyrážky tuberkulóz na synoviálnej membráne. Klinicky takáto primárna artritída, napriek svojmu trvaniu, prebieha vo väčšine prípadov benígne. Vo väčšine prípadov sa tvorí výpotok so zhrubnutím kapsuly. Ale spolu nevedú k syrovej degenerácii, nespôsobujú deštruktívne zmeny ani v chrupavke, ani v kostiach a často končia pri bežnej sanatório-ortopedickej liečbe obnovením funkcie spojenia s plnou pohyblivosťou. Počas obdobia výskytu a počiatočného vývoja sú primárne synoviálne lézie na kolennom kĺbe vo svojich prejavoch veľmi podobné tým, ktoré sa pozorujú pri primárnej osteitíde. Čo sa týka nešpecifických reaktívnych zmien, líšia sa od nich najmä svojou stálosťou. V tomto smere sa približujú skorým prejavom sekundárnej synovitídy, charakterizovanej triádou bolesti, svalovou atrofiou a určitým obmedzením funkcie, avšak s výraznejším výpotkom a zhrubnutím puzdra pri absencii kontraktúr a s výrazným zachovaním pohyby.
alergická synovitída
Alergická synovitída je typ reaktívneho ochorenia. Mnohí pacienti pri vyhlásení takejto diagnózy sú úplne zmätení. Koniec koncov, len málo ľudí chápe, prečo majú tento typ zápalu.
Táto forma patológie sa vyvíja v dôsledku toxických alebo mechanických účinkov. Tento typ zápalu sa vyznačuje výskytom rôznych alergických reakcií.
Bez špecifických morfologických zmien má tento druh miernejší, zvyčajne cyklický priebeh. Pozoruje sa častejšie po infekcii, počas obdobia zotavovania sa z zvyčajne miernej akútnej infekcie. Ako impulz môže slúžiť bolesť hrdla alebo ukončenie akútneho obdobia s úplavicou. Tento typ zápalu je obzvlášť zaujímavý pre špecialistov na infekčné ochorenia. Vo svojom prejave skutočne pripomína vzácnu formu. K dnešnému dňu nie sú k dispozícii presné príčiny nástupu ochorenia.
, , , , , , , , ,
Traumatická synovitída
Traumatická synovitída je pomerne častá, najmä medzi športovcami. Pri akútnom prejave ochorenia sa v priebehu niekoľkých hodín pozoruje zvýšenie objemu zlúčeniny. Tento typ ochorenia je charakterizovaný zmenou formy diartrózy, hladkosťou jej obrysov a zvýšením teploty. Bolesť pri palpácii nie je vylúčená. Okrem toho sa v kĺbovej dutine vytvára výpotok, ktorý je obzvlášť dobre detegovateľný v kolennom kĺbe pomocou balotizácie pately. Pohyby v spojení sú obmedzené, bolestivé. Existuje slabosť, malátnosť, mierne zvýšenie telesnej teploty, zrýchlenie ESR.
Pri purulentnej forme ochorenia sú príznaky výraznejšie ako pri seróznej forme. Charakteristický je ťažký celkový stav pacienta. Obrysy diartrózy sú výrazne vyhladené, dochádza k začervenaniu kože v oblasti kĺbov, bolestiam, obmedzeniu pohybov, kontraktúre. Diagnóza často odhaľuje fenomén regionálnej lymfadenitídy. V niektorých prípadoch sa chorobný proces rozširuje na vláknitú membránu kĺbového puzdra s rozvojom purulentnej artritídy a do tkanív obklopujúcich kĺb. Oblasť diartrózy je výrazne zväčšená, tkanivá sú pastovité, koža na kĺboch je ostro hyperemická, lesklá. Ak sú do zápalového procesu zapojené kosti, chrupavka a väzivový aparát kĺbu, vzniká panartróza. Neliečená nevoľnosť sa môže opakovať. Opakujúce sa hnisanie je často sprevádzané chronickými formami vodnatieľky. Charakterizuje ich ďalší rozvoj podvýživy a jej fibróza. Vytvára sa začarovaný kruh, ktorý zhoršuje fenomén a rozvoj degeneratívno-dystrofických procesov pri diartróze.
Posttraumatická synovitída
Najčastejšia je posttraumatická synovitída. Táto reakcia tela na deštrukciu tkanív diartrózy alebo jej poškodenie. Synoviálna membrána v tomto prípade tvorí výpotok do kĺbu. Môže sa vyskytnúť aj bez viditeľného poškodenia mimo spoja. Stáva sa to v prípade podráždenia membrány v dôsledku pohybov kĺbového telesa, poškodenia chrupavky alebo menisku.
Diagnóza ochorenia sa vykonáva nasledovne. Pre presné určenie problému a príčiny zápalového procesu synoviálnej membrány je potrebné u pacienta zistiť, či úraz predchádzal zápalu alebo nejakému zápalovému ochoreniu. Tým sa totiž reumatoidná artritída odlíši od posttraumatickej.
Akútna forma ochorenia je charakterizovaná nárastom objemu diartrózy, ktorý trvá niekoľko hodín až niekoľko dní. Nastáva zmena tvaru, opuch kolena, hladkosť obrysov poškodeného a zvýšenie teploty v oblasti kĺbu, bolesť pri palpácii. Pohyblivosť spojenia je výrazne obmedzená a najmenší pohyb spôsobuje akútnu bolesť. Súčasne dochádza k celkovej slabosti, zvýšeniu telesnej teploty, malátnosti a krvný test ukazuje zrýchlenie ROE.
Príznaky synovitídy
Príznaky synovitídy závisia od typu ochorenia. Pri akútnej seróznej nešpecifickej forme sa pozoruje zmena tvaru kĺbu, jeho obrysy sú vyhladené. Zaznamenáva sa zvýšenie telesnej teploty, bolesť je možná, keď sa spojenie cíti, výpotok sa začína hromadiť v kĺbovej dutine. Tento jav je obzvlášť dobre viditeľný pri diatróze kolena, pretože sa prejavuje takzvaným príznakom balotizácie pately. Vyznačuje sa nasledovným: pri narovnanej nohe tlak na patelu vedie k jej ponoreniu do kĺbovej dutiny až do zastavenia v kosti, avšak po zastavení tlaku sa patela akoby „vznáša“. Nie je vylúčené obmedzenie a bolesť pohybov v spojení, ako aj celková slabosť, malátnosť.
Pri akútnom purulentnom zápale je výrazne väčšia závažnosť symptómov ochorenia ako pri seróznej forme. Hnisavý typ sa vyznačuje vážnym stavom pacienta. Vyjadruje sa v ostrej všeobecnej slabosti, zimnici, vysokej telesnej teplote, niekedy vo vzhľade delíria. Často sa určuje hladkosť obrysov postihnutej diartrózy, začervenanie kože nad ňou, bolesť a obmedzenie pohybov v nej. Niekedy dochádza k kontraktúre. Hnisavý zápal môže byť sprevádzaný regionálnou lymfadenitídou. Ak sa táto choroba nevylieči, nie je vylúčená recidíva.
Počiatočné obdobie chronického serózneho hnisania je charakterizované miernymi symptómami. Pacienti sa sťažujú na rýchlu únavu, únavu, ktorá sa vyskytuje pri chôdzi. To všetko môže byť sprevádzané obmedzením pohybu v postihnutom kĺbe, výskytom bolesti. Postupne dochádza k akumulácii v kĺbovej dutine veľkého množstva výpotku. Tento jav vedie k rozvoju hydrartrózy (kvapkanie zlúčeniny). Ak vodnateľnosť na diartóze existuje dlhší čas, nie je vylúčené jej uvoľnenie.
Synovitída kolenného kĺbu
Chronická synovitída
Minimálna synovitída
Minimálna synovitída sa vyznačuje intenzívnym nepohodlím a opuchom postihnutej oblasti. Táto forma je charakterizovaná zmenou kĺbu v dôsledku akumulácie seróznej tekutiny v jeho dutine. Mobilita orgánu je výrazne znížená, väzivový aparát je oslabený, pozoruje sa nestabilita chrupavky. Ak bola na základe vyšetrenia diagnostikovaná minimálna synovitída, potom stačí použiť tlakový obväz alebo špeciálnu patelu.
S infekčnou povahou ochorenia sa pozorujú lokálne príznaky zápalu. Ide o zväčšenie veľkosti postihnutých tkanív a zvýšenie lokálnej telesnej teploty. V akútnej forme sa hromadí serózna tekutina. Ak nezačnete liečbu dlhší čas, môžu sa v nej objaviť hnisavé telieska. V tomto prípade sa do procesu zapoja aj konce kostí. V priebehu času sa objavia príznaky všeobecnej intoxikácie: vysoká horúčka, zimnica, bolesť, slabosť.
Spojivové tkanivo s hnisavou povahou zápalu je výrazne zvrásnené, tvoria sa na ňom jazvy. V budúcnosti v dôsledku zmien dochádza k narušeniu mobility spojenia. U detí vo veku 3-8 rokov sa zvyčajne diagnostikuje prechodné hnisanie femorálnej diartrózy. Tento zápal chrupavky rýchlo ustúpi, ale je spôsobený vírusovou infekciou, ktorá je najčastejšou príčinou zjavného krívania u detí v tomto veku.
stredne ťažká synovitída
Stredne ťažká synovitída často sprevádza OA, najmä v pokročilých štádiách, a môže prispieť k zvýšenej bolesti. Tento mechanizmus je podporovaný znížením bolesti pri OA v reakcii na liečbu NSAID.
Bolesť, ktorá je spojená so zápalom, je už dlho predmetom vážnej pozornosti a v súčasnosti sa aktívne skúmajú mechanizmy bolesti spojenej so zápalom. Faktom je, že každá periférna bolesť je spojená so zvýšením citlivosti špecializovaných neurónov - nociceptorov. Sú schopní vytvoriť signál rozpoznateľný ako bolesť. Zvýšenie citlivosti primárneho nociceptora v postihnutom periférnom tkanive môže viesť k zvýšeniu aktivity neurónov, ktoré vysielajú signál do miechy a centrálneho nervového systému, je však potrebné zdôrazniť, že spontánna elektrická aktivita môže byť generované v ohnisku zápalu, čo spôsobuje syndróm pretrvávajúcej bolesti.
Nasledujúce prozápalové zložky sú silným induktorom citlivosti na bolesť: bradykiníny, histamín, neurokiníny, komplement, oxid dusnatý, ktoré sa zvyčajne nachádzajú v ohnisku zápalu. Osobitná pozornosť sa venuje prostaglandínom, ktorých akumulácia koreluje s intenzitou zápalu a hyperalgézie.
Porušenie biomechaniky v postihnutom kĺbe môže viesť k rozvoju sekundárnych periartikulárnych syndrómov - burzitída, tenosynovitída atď. Pri anamnéze a vyšetrení pacienta s OA je potrebné určiť, čo spôsobilo bolesť - priamo léziou kĺbu. kĺb alebo zápal lokalizovaný v kĺbových vakoch a synoviálnych puzdrách. Na základe toho sa rozhodne, ako odstrániť synovitídu.
Ťažká synovitída
Ťažká synovitída sa prejavuje závažnejšími príznakmi. Osoba trpiaca týmto typom zápalu sa obáva závažnosti a bolesti v oblasti diartrózy. Pri miernej lézii je bolestivý syndróm mierny a objavuje sa hlavne pri pohyboch. Pri výraznej forme sa pacient sťažuje na bolesť a pocit plnosti aj v pokoji. Pohyb je výrazne obmedzený. Pri vyšetrení nedochádza k ostrému opuchu mäkkých tkanív, vyhladzovaniu obrysov a zväčšeniu kĺbu. Môže dôjsť k miernemu začervenaniu a zvýšeniu miestnej teploty. Pri palpácii sa určuje kolísanie.
Na potvrdenie diagnózy a objasnenie príčiny vývoja zápalu sa vykoná punkcia zlúčeniny, po ktorej nasleduje cytologické a mikroskopické vyšetrenie synoviálnej tekutiny. Podľa indikácií je pacient často odosielaný na konzultácie k rôznym odborníkom. V podstate je to: reumatológ, ftiziater, endokrinológ a alergológ. V prípade potreby sú predpísané ďalšie štúdie: rádiografia diartrózy členku, ultrazvuk, CT kĺbu a MRI členkového kĺbu, alergické testy, krvné testy na imunoglobulíny a C-reaktívny proteín atď.
Villonodulárna synovitída
Villonodulárna synovitída nie je malígny stav. Je charakterizovaná proliferáciou synovie, pigmentáciou hemosiderínom, tvorbou nodulárnych hmôt, klkov, pannusu. Porucha je zriedkavá, častejšie sa vyskytuje v mladom veku.
Symptómy. Podozrenie na PVS je možné v prítomnosti chronického ochorenia. V podstate sa kolenný kĺb zapáli, ostatné kĺby sú extrémne zriedkavé. V priebehu niekoľkých rokov sa edém diartrózy postupne zvyšuje, pozorujú sa stredne silné bolesti (silné bolesti sú zvyčajne spojené s traumou). Dochádza k defigurácii kĺbu, v období exacerbácie - výpotok, bolestivosť, lokálna hypertermia, obmedzenie pohyblivosti. Röntgenové lúče často neukazujú žiadne zmeny. V extrémne zriedkavých prípadoch sa zisťujú degeneratívne zmeny s osteoporózou, ktoré sa podobajú povrchovým eróziám.
Pri laboratórnom vyšetrení počas exacerbácie ochorenia je možné zvýšenie ESR. Synoviálna tekutina je xantochrómna s prímesou krvi. Diagnózu PVS možno stanoviť na základe biopsie synoviálnej membrány: charakteristická je nodulárna proliferácia, hemosideróza a infiltrácia mononukleárnymi bunkami.
Liečba. Synovektómia je indikovaná iba pri závažných léziách kĺbu, pretože recidíva sa pozoruje v 30% prípadov. Vo všeobecnosti sa synovitída eliminuje pomocou liekov.
Suprapatelárna synovitída
Suprapatelárna synovitída sa vyskytuje na pozadí pokročilej burzitídy. Symptómy sa začínajú prejavovať prvý alebo druhý deň po poranení. Stáva sa to vtedy, keď sa tekutina nahromadí v tkanivách v dostatočnom množstve a deformuje ju. To spôsobuje ťažkosti pri vykonávaní pohybov. Ak sa opatrenia neprijmú včas, zápal zanechá následky, ktoré nie sú práve najpríjemnejšie. Preto s určitými príznakmi je potrebné stanoviť správnu diagnózu.
Pre zranených sú príznaky choroby veľmi zákerné. To môže viesť k nepríjemným následkom v podobe nesprávnej diagnózy. Detekcia je komplikovaná skutočnosťou, že ochorenie kolennej diartrózy má príznaky podobné podobným zraneniam. Pri ochorení úplne chýba zápal kože aj lokálna horúčka. Aby sa však uistila, že diagnóza je konečná, môže sa vykonať punkcia kĺbu. Do spojovacej dutiny sa vloží ihla, ktorá odoberie tekutinu a skontroluje prítomnosť určitých krviniek.
Prechodná synovitída
Prechodná synovitída diartrózy bedrového kĺbu (TS KD) je ochorenie, ktoré sa často vyskytuje u detí vo veku od 2 do 15 rokov. TS zaujíma v poslednom čase významné miesto medzi ostatnými ochoreniami pohybového aparátu, jeho frekvencia je 5,2 na 10 tisíc detí, preto je veľmi dôležité začať s liekmi už od útleho veku.
Príčiny zápalu, žiaľ, nie sú presne stanovené. Na etiológiu a patogenézu TS CS u detí existujú protichodné názory, strategické smery prevencie a liečby tohto ochorenia nie sú stanovené. S najväčšou pravdepodobnosťou má zápal synoviálnej kapsuly kĺbu toxicko-alergický pôvod. Aby sa táto choroba vylúčila, je potrebné prijať špeciálne prostriedky na prevenciu.
Porucha môže mať akútny, subakútny a niekedy postupný nástup. Poškodenie kĺbu sa prejavuje aj bolesťou v inguinálnej oblasti, charakteristická je diartróza kolena, krívanie, obmedzenie a bolesť pri pohyboch v bedrovom kĺbe pozdĺž stehna. V 5 % prípadov sú postihnuté dve CS.
Provokujúcim faktorom pre rozvoj TS je často akákoľvek infekcia, zvyčajne respiračná, s ktorou bolo dieťa choré 2-4 týždne predtým.
Exsudatívna synovitída
Exsudatívna synovitída sa vyvíja najčastejšie s predĺženou mikrotraumatizáciou u ľudí, ktorých práca je spojená s predĺženým tlakom na lakeť: rytci, kresliari, baníci. Lakťový kĺb je totiž veľmi reaktívny – aj pri menšom poranení reaguje nadmernou tvorbou jazvového tkaniva a osifikácií. Prevencia burzitídy sa znižuje na zníženie tlaku na olekranón.
Počas vývoja patologického procesu môže byť sprevádzaný seróznym, hemoragickým alebo purulentným výpotokom, proliferáciou buniek, fibrózou a niekedy aj kalcifikáciou nekrotických tkanív. Samostatne je choroba extrémne zriedkavá, častejšie sa kombinuje s poškodením iných štruktúr mäkkých tkanív. Vo väčšine prípadov dochádza k súčasnému alebo postupnému zapojeniu do patologického procesu šliach, ktoré sa dotýkajú zapálených kĺbových puzdier - tendoburzitída.
Miesto lokalizácie zápalu je povrchové. Väčšinou medzi kostnými výbežkami a pokožkou. Synovitída tohto typu patrí do prvej skupiny, keďže sa nachádza medzi kožou a olekranónom.
, , , , , , , ,
Serózna synovitída
Serózna synovitída je zápal synoviálnej membrány zloženej kapsuly. Často sa vyskytuje v dôsledku úrazu, prepracovania zvieraťa v dôsledku skorého vykorisťovania, s akútnym reumatizmom, brucelózou a inými ochoreniami.
Hlavné klinické príznaky. Zápalový proces sa rýchlo rozvíja. To vedie k závažnej hyperémii a opuchu synoviálnej membrány. Synoviálne klky, najmä v blízkosti kĺbového okraja, sú ostro hyperemické a opuchnuté. Fibrózna membrána kapsuly diartrózy je výrazne impregnovaná seróznym výpotkom. V samotnej kĺbovej dutine sa začína hromadiť výpotok, niekedy zakalený, obsahujúci malé molekulárne proteíny. V synoviálnej tekutine sa zvyšuje počet leukocytov, výrazne sa zvyšuje aj obsah erytrocytov. Následne sa exfoliačné endotelové bunky synoviálnej membrány zmiešajú s výpotokom.
Ak je proces výrazne oneskorený, potom sa pozoruje potenie fibrínu. Čo sa týka infiltrácie, najprv je výrazne obmedzená, potom sa stáva difúznou. Paraartikulárne tkanivá sa stávajú edematóznymi.
Vilózna synovitída
Vilózna synovitída je zvláštny typ fibrohistiocytovej proliferácie. V tomto prípade dochádza k tvorbe s tvorbou početných villonodulárnych štruktúr. Všetky majú lokálne deštruktívny rast. Ženy trpia týmto zápalom dvakrát častejšie ako muži. V 80% prípadov trpí kolenný kĺb, ostatné, hlavne veľké, kĺby sú postihnuté menej často. Občas sa vyvinie viacnásobný proces. Približne štvrtina postihnutých pacientov má početné cysty v kostnom tkanive okolo pacienta s diartrózou.
Cysta obsahuje myxoidný materiál alebo tekutinu. Niekedy v postihnutom kĺbe sú malé zóny zvonka nezmenenej synoviálnej membrány. Vilózne výrastky tejto škrupiny sa líšia veľkosťou aj tvarom. Okrem nich môžu existovať masívne uzliny bez klkov alebo s nimi. Existujú aj erózie kĺbovej chrupavky. Pod mikroskopom sú klky pokryté synoviocytmi, ktoré obsahujú veľké množstvo hemosiderik. Tyčinky klkov sú husto presiaknuté zápalovým infiltrátom.
Hemosiderín možno nájsť v cytoplazme makrofágov a vonkajších buniek. V niektorých prípadoch sa nachádzajú makrofágy s penovou cytoplazmou a obrovskými viacjadrovými bunkami. Lymfocytov je zvyčajne málo. Mitotické figúry možno nájsť tak v synoviocytoch, ako aj v bunkách zápalového infiltrátu. Určitá časť klkov môže byť sklerotizovaná a občas sa vytvoria celé ložiská fibrózy. Pigmentovaná vilózno-nodulárna synovitída by sa mala odlíšiť od traumatických alebo reumatických lézií, hemartrózy a synoviálneho sarkómu.
Sekundárna synovitída
Sekundárna synovitída sa vyskytuje u pacientov s osteoartrózou. Vyznačuje sa svetložltým výpotokom, priehľadným, normálnej viskozity, s hustou mucínovou zrazeninou. Zároveň je obsah bielkovín, glukózy a kyseliny mliečnej vo výpotku v norme a počet buniek nepresahuje 5000 na 1 mm3 a prevládajú mononukleárne bunky nad polymorfonukleárnymi leukocytmi.
Pravidelne dochádza k zápalu. Vyznačuje sa miernym opuchom, horúčkou a bolestivosťou. Všetky tieto príznaky pretrvávajú 3-4 dni, v niektorých prípadoch sa vlečú aj 10-15. U niektorých pacientov, v závislosti od povahy lézie a pracovných podmienok, sa zápalové zmeny v kĺbe (sekundárne hnisanie) môžu opakovať každé 2-3 mesiace. To všetko vedie k rozvoju sklerotických zmien v synoviálnej membráne. Tento proces negatívne ovplyvňuje funkčný stav synoviálnej tekutiny a chrupavkového tkaniva. V priebehu času dochádza k fibrotickým zmenám v periartikulárnych tkanivách. V poslednom štádiu procesu sa môžu jednotlivé fragmenty hrubých osteofytov uvoľniť a byť vo voľnom stave v spojovacej dutine. Keď sa dostane do kĺbového priestoru, formácie spôsobujú ostré bolesti, pacient sa nemôže pohybovať.
Pozitívna bolesť v postihnutej diartróze recidivuje sekundárne hnisanie. Tento stav je charakterizovaný posunom osi končatiny, obmedzením aktívneho a pasívneho pohybu v kĺboch. To vedie k hypotrofii regionálnych svalov, čo spolu so zhrubnutím periartikulárnych tkanív a posunutím pately prispieva k deformácii kĺbu. Najvýraznejšie porušenia týchto parametrov svalovej funkcie sú charakteristické pre relaps, v neskoršom štádiu ochorenia.
Hnisavá synovitída
Hnisavá synovitída sa často vyskytuje po zraneniach, pomliaždeninách a iných poraneniach diatrózy. Môže sa vyvinúť počas prechodu procesu z paraartikulárnych tkanív, šľachových puzdier, synoviálnych otrepov, komunikujúcich s kĺbom. Metastatické purulentné zápaly sa pozorujú so sepsou, popôrodnou infekciou, umývaním, paratýfusom, omfaloflebitídou atď.
Diagnóza je založená výlučne na klinických príznakoch a anamnestických údajoch. Správnosť jeho nastavenia, ak je to potrebné, je potvrdená prepichnutím spojenia a štúdiom bodky. V počiatočnom období lézie, keď je ťažké makroskopicky zistiť zmeny v synovii, sa používa kvalitatívny test s kyselinou trichlóroctovou. Za týmto účelom nalejte do skúmavky 3-5 ml 5 alebo 10% roztoku uvedenej kyseliny a pridajte tam 2-3 kvapky bodavého, ktorý sa pôsobením kyseliny zrazí a rozpadne na malé zhluky, ktoré sa rýchlo usadiť na dne skúmavky. Horná časť roztoku v skúmavke zostáva takmer priehľadná. Kvapky synovie, ktoré boli odobraté zo zdravej diartrózy, sa po pridaní do indikovaného roztoku tiež zrazia, ale vzniknutá uvoľnená zrazenina sa nerozpadne na zhluky a neusadí sa na dne skúmavky.
Proliferatívna synovitída
Proliferatívna synovitída je najbežnejšou formou ochorenia. Vyskytuje sa v dôsledku vážnych zranení. Škrupina zároveň začne produkovať veľké množstvo výpotku. Je zakalený a obsahuje veľa bielkovín. Patologická tekutina sa najčastejšie hromadí v bedrovom kĺbe. Synovitída je zvyčajne sprevádzaná zvýšeným tlakom v kĺbovej dutine. To všetko naznačuje, že je potrebné začať liečbu čo najskôr, aby sa zabránilo narušeniu motorickej funkcie u ľudí.
Existujú iba 4 stupne proliferačného procesu: zhrubnutie synovie bez výraznej proliferácie klkov, objavenie sa fokálnych nahromadení klkov na pozadí zhrubnutej synovie, klky pokrývajú väčšinu synovie laterálnych častí kĺbu, pričom zostávajú horná časť voľná, difúzna proliferácia klkov, ktorá pokrýva všetky časti diartrózy.
Pri zápale kolena sekundárnej povahy u pacientov s osteoartrózou sa pozoruje svetložltý výpotok, normálna viskozita, priehľadný, s hustou mucínovou zrazeninou.
Opakujúca sa synovitída
Opakujúca sa synovitída sa vyskytuje pri zlej liečbe akútnej formy ochorenia. Je sprevádzaná chronickými formami vodnatieľky. Súčasne v dôsledku neustáleho tlaku na synoviálnu membránu dochádza k jej hypotrofii a fibróze. To všetko vedie k narušeniu odtokovej a absorpčnej kapacity. Vzniká začarovaný kruh, ktorý zhoršuje priebeh hnisania a dochádza k rozvoju degeneratívno-dystrofických zmien v kĺbe.
S progresiou zápalu sa veľkosť patologického zamerania zvyšuje. Pri aktívnej liečbe to vedie k zmene pomeru medzi množstvom liečiva zavedeného do zlúčeniny a hmotnosťou postihnutého tkaniva. Na druhej strane to výrazne zhoršuje cirkuláciu tekutín pri diartróze a sťažuje vstup lieku do oblasti zápalu. Odstránenie tohto typu poškodenia nie je také jednoduché. Pretože ak sa to stalo raz, potom nie sú vylúčené následné prípady opätovného zápalu.
nodulárna synovitída
Nodulárna synovitída sa prejavuje hlavne v intraartikulárnom uzle podobnom nádoru s priemerom 1-8 cm, ktorý sa líši tvarom a farbou. Muži trpia zápalmi dvakrát častejšie ako ženy. Pokiaľ ide o uzol, pozostáva z veľkého počtu fibroblastov. Myofibroblasty, primitívne mezenchymálne bunky a histiocyty, z ktorých niektoré obsahujú hemosilerín alebo majú penovú cytoplazmu.
Počet lymfocytov sa môže pohybovať od zanedbateľných až po enormné. Môžu sa vyskytnúť obrovské viacjadrové bunky. Okrem toho existujú polia "kolagenizovaného" miestami hyalinizovaného vláknitého tkaniva, v ktorom sa niekedy nachádzajú ložiská nekrózy.
Lokalizovanú nodulárnu synovitídu treba odlíšiť od synoviálneho sarkómu. V synoviálnej membráne sa môžu vyvinúť aj zriedkavé ochorenia, ako je synoviálna chondromatóza, synoviálny chondrosarkóm a intraartikulárny synoviálny sarkóm.
Vilózna synovitída
Vilózna synovitída je pomaly progresívne ochorenie. V synoviálnych membránach kĺbových puzdier a šľachových puzdrách sa v mladom veku postupne objavujú vilózne a nodulárne výrastky. Postihnuté sú najmä veľké diaartrózy, najmä koleno. Okrem synoviálnych membrán sa proces môže rozšíriť aj do susedných tkanív, vrátane susednej kosti.
Podľa histologických štúdií sa PVNS môže prejaviť v dvoch typoch buniek: polyedrických mononukleárnych bunkách a obrovských mnohojadrových bunkách. V lézii sa nachádzajú intracelulárne a extracelulárne depozity hemosiderínu a lipidov.
V niektorých prípadoch existujú polia lymfocytárnej infiltrácie. Mononukleárne bunky vyzerajú ako histiocyty. K dnešnému dňu neexistujú žiadne špeciálne údaje o pôvode odrody choroby.
Hypertrofická synovitída
Hypertrofická synovitída je chronická forma ochorenia. Táto diagnóza sa robí podľa morfologickej štúdie synoviálnej membrány. V dôsledku dlhodobého podráždenia synoviálnej membrány dochádza k výraznému rastu (hypertrofii) jej klkov. To vedie k mnohým nepríjemným symptómom.
Pri ťažkom hypertrofickom zápale, keď hrúbka synovie dosahuje 1 cm a viac, použitie tejto metódy pred chemickou synovektómiou výrazne uľahčuje znášanlivosť priebehu a použitie ako predoperačný prípravok výrazne uľahčuje vykonanie chirurgického výkonu indikovaného v niektoré prípady. Liečba prebiehala podľa nasledujúceho protokolu: liek sa podával injekčne do dutiny diatrózy dvakrát týždenne v množstve 5 ml roztoku glukózy do malých kĺbov (lakte, rameno, členok) a 10 ml do kolenného kĺbu. Je dôležité začať liečbu včas, alebo skôr udržiavanie postihnutej diatrózy. Synovitída v tejto forme dáva človeku veľa nepríjemností.
Synovitída u dieťaťa
Synovitída u dieťaťa je extrémne zriedkavo charakterizovaná silnou bolesťou v bedrovom kĺbe počas pohybu, čo spôsobuje u rodičov pochopiteľnú úzkosť a úzkosť. Je pravda, že tento neduh prechádza sám, zvyčajne do týždňa, bez vážnejších následkov. Najprv je potrebné vylúčiť iné možné príčiny bolesti v kĺbe. V mnohých prípadoch zostáva presná príčina prechodného zápalu bedrového kĺbu neznáma. Porucha je pravdepodobne výsledkom aktivácie imunitného systému v dôsledku infekcie. Existuje názor, že nejde o skutočnú infekciu kĺbov, ale o zápal kĺbov. Príčinou je infekcia horných dýchacích ciest. Zatiaľ čo imunitný systém reaguje na infekciu. Či už ide o chrípku alebo zápal dýchacích ciest, dieťa dostane bolesť spôsobenú dočasným zápalom diatrózy. Ide o typickú reakciu imunitného systému na vírusové infekcie. Predísť jej nie je možné ani pomocou očkovania.
Skutočná prechodná synovitída spravidla nevedie k žiadnym závažným komplikáciám. V podstate ide o krátkodobý stav. Zvyčajne to netrvá dlhšie ako týždeň. Ultrazvuk alebo magnetická rezonancia môžu odhaliť prebytočnú tekutinu v bedrovom kĺbe, nazývanú výpotok. Je mimoriadne dôležité čo najskôr potvrdiť diagnózu vyšetrením. So zápalom, krívanie, bolesť a nepohodlie zvyčajne ustúpia asi do týždňa. Väčšina z nich trvá tri až štyri dni, ale trvanie príznakov až sedem dní by človeka nemalo znepokojovať. Ak príznaky pretrvávajú dlhšie ako týždeň, je potrebné ďalšie vyšetrenie.
Prečo je synovitída nebezpečná?
Viete, aká nebezpečná je synovitída? Na túto otázku je určite ťažké odpovedať. Pretože veľa závisí od lokalizácie ochorenia. Hnisanie kolenného kĺbu je teda nebezpečné pre jeho umiestnenie. Faktom je, že pri pohybe človek berie celú záťaž na koleno.
V prípade poranenia akéhokoľvek druhu môže dôjsť k zápalu. Zistenie, že je to kolenný kĺb, ktorý je zapálený, je jednoduché. Prvá symptomatológia sa prejavuje na druhý deň. Spočiatku sa objavuje bolesť. Nie je vôbec ostrý, ale vyzerá ako ubolený a dlhý. Pri diagnostike ide hlavne o to, aby sa nepomýlili a nepomýlili si to s inou poruchou.
Nepríjemné pocity môžu byť sprevádzané zvýšenou telesnou teplotou a začervenaním v oblasti zápalu. Diagnózu vykonáva výlučne ošetrujúci lekár. Vo všeobecnosti nie je choroba nebezpečná, ak sa okamžite lieči. Preto hlavné nebezpečenstvo spočíva v zanedbaní choroby. Ak to diagnostikujete včas a začnete to opravovať, nevzniknú žiadne problémy.
Diagnóza synovitídy
Diagnóza synovitídy zahŕňa špecifický algoritmus.
Prvým krokom je kontrola. Špecialista zisťuje zmenu veľkosti spoja, jeho deformáciu, začervenanie kože, horúčku, bolesť pri palpácii a pohybe, ako aj obmedzenie pohyblivosti diaartrózu a ďalšie zmeny.
Potom sa vykonajú laboratórne testy. Pri intenzívne sa rozvíjajúcich infekčných procesoch je možné zistiť zápalové zmeny vo všeobecnosti a biochemické krvné testy. S alergickými prejavmi, zvýšením eozinofilov v krvi, možno ľahko zistiť imunologické zmeny (zvýšenie imunoglobulínov triedy E). Ak sa proces vyvinul na pozadí reumatoidnej artritídy, potom sa stanovia zodpovedajúce biochemické markery.
Röntgenová metóda je zahrnutá do množstva diagnostických opatrení na identifikáciu ochorenia. Počítačové a magnetické rezonančné zobrazovanie, ultrazvuk odhaľujú rozšírenie kĺbovej dutiny, v niektorých prípadoch sa dá zistiť.
Punkcia pripojenia je poslednou etapou diagnostiky. Okrem toho je to hlavná diagnostická metóda na detekciu zápalu. V závislosti od získanej tekutiny je možné určiť povahu exsudátu, identifikovať infekčné činidlo a určiť jeho citlivosť na antibakteriálne lieky. V mnohých prípadoch sa punkcia používa aj na terapeutické účely. Pri punkcii je možné súčasne vykonať artroskopiu. Ako ďalšie metódy výskumu sa používa artrografia, artropneumografia a biopsia.
Echo príznaky synovitídy sú úplne závislé od lokalizácie zápalu. Takže v prvom rade trpí samotná diartróza. Môže dôjsť k zápalu a poškodeniu zdravého tkaniva. Navyše nie je vylúčená tvorba výpotku. Zvyčajne obsahuje veľa bielkovín.
Vo všeobecnosti je ťažké jednoznačne povedať o echo-znameniach. Koniec koncov, ako bolo uvedené vyššie, úplne závisia od lokalizácie zápalu a jeho predchodcu. Pretože poškodenie sa môže vyvinúť na pozadí existujúcej choroby a stať sa znakom komplikácie. V iných prípadoch vzniká problém v dôsledku vážneho zranenia, najmä u športovcov.
Iba ošetrujúci lekár môže diagnostikovať a zobraziť určité zmeny. Na základe získaných údajov sa zaznamenajú všetky „deformácie“ a urobí sa správna diagnóza.
Liečba synovitídy
Liečba synovitídy u pacientov by mala prebiehať na integrovanej úrovni. V prvom rade sa eliminujú narušené anatomické vzťahy a následne sa upravia metabolické posuny v kĺbe. Čo sa týka problematiky konzervatívnej alebo chirurgickej liečby, v každom jednotlivom prípade je potrebné rozhodnúť individuálne, v závislosti od závažnosti poškodenia, charakteru sekundárnych vnútrokĺbových zmien a iných dôvodov. Ak sa potvrdili indikácie na operáciu, potom je potrebné pristúpiť k úvahe o prvej fáze eliminácie zápalu. Prirodzene plnohodnotný kurz medikamentóznej korekcie metabolických porúch vnútorného prostredia kĺbu, ako aj účinná rehabilitačná liečba.
Primárne indikácie zahŕňajú skorú punkciu kĺbu s evakuáciou synovie a imobilizáciu kĺbu tlakovým obväzom alebo patelou. V niektorých prípadoch je potrebná tuhšia stabilizácia kĺbu dlahami na odpočinok po dobu 5-7 dní s využitím prvých dní hypotermie (chladu). Pokiaľ ide o dlhodobú imobilizáciu, bez indikácií je nežiaduca, pretože môžu vzniknúť komplikácie.
Prevencia synovitídy
Prevenciou synovitídy je včasná liečba zápalových ochorení, ktoré ju môžu spôsobiť.
Pri športovom tréningu by ste si mali dávať pozor, vyhýbať sa pádom a zraneniam, stravovať sa racionálne, aby ste posilnili väzivový aparát.
Ak dostanete nejaké bylinky, mali by ste okamžite ísť do nemocnice. Faktom je, že zápal v zanedbanej forme ľahko vedie k rozvoju tejto choroby. Toto treba pochopiť.
Vo väčšine prípadov to všetko závisí od samotných ľudí. Ak človek nesleduje svoje zdravie a neodstraňuje následky zranení, potom môže choroba ľahko predbehnúť. Navyše nie všetci ľudia venujú pozornosť prvým príznakom ochorenia. To len zhoršuje situáciu a vedie k chronickej forme. Preto pri najmenšom zranení musíte okamžite kontaktovať lekárske stredisko.
Prognóza synovitídy
Prognóza synovitídy úplne závisí od typu ochorenia. Pri akútnych formách sú v prípade správnej a včasnej liečby príznaky ochorenia úplne reverzibilné.
Ak je synovitída recidivujúca alebo chronická, potom s predĺženou existenciou hydrartrózy sú väzy kĺbu natiahnuté, uvoľňujú sa. Všetky tieto zmeny môžu viesť k subluxácii alebo dokonca dislokácii. V dôsledku zničenia krycej chrupavky, rozvoja deformujúcej artrózy, je možná kĺbová kontraktúra.
Ťažké infekčné formy ohrozujú ľudský život. Vyžadujú okamžitú lekársku starostlivosť a liečbu. V dôsledku purulentnej parasynovitídy a panartrózy sa v budúcnosti vyvinie zvrásnenie a zjazvenie okolitých tkanív, čím sa narušia funkcie kĺbu. Relapsy procesu a kontraktúry diartrózy nie sú vylúčené ani po chirurgickom zákroku. Vo všeobecnosti je prognóza vo väčšine prípadov priaznivá. Ale aby to bola pravda, je potrebné začať liečbu včas.
Synovitída je charakterizovaná zápalom synoviálnej membrány a hromadením výpotku v kĺbovom puzdre, u pacientov je najčastejšie zaznamenaná synovitída kolenného kĺbu. Zápalový proces nepresahuje synoviálnu membránu a patologicky ovplyvňuje samotný synoviálny vak, puzdro šľachy a kĺbovú dutinu. Synovitída vzniká väčšinou v jednom kĺbe, zriedkavo sa pozoruje rozsiahly zápal, napríklad pri polyartritíde.
Pri synovitíde je synovitída zapálená
Klasifikácia chorôb
Synovitída je klasifikovaná podľa lokalizácie:
- kolenný kĺb;
- bedrový kĺb;
- členkový kĺb;
- rameno;
- lakťový kĺb;
- zápästie;
- TMJ;
- chodidlo a palec na nohe.
a typ ochorenia
- villonodulárna synovitída;
- reaktívne;
- prechodná synovitída;
- akútne a chronické;
- posttraumatická synovitída;
- silne a mierne vyjadrené;
- exsudatívno-proliferatívny;
- vilózno-nodulárne;
- bilaterálne;
- výpotok a hnisavý;
- hypertrofické;
- vilózne;
- infekčné;
- proliferatívny;
- sekundárne a prechodné.
Charakteristiky každého typu ochorenia
Synovitída je sprevádzaná zvýšením tlaku v kĺbovej dutine, preto je potrebné začať liečbu čo najskôr, aby sa zabránilo porušeniu motorickej funkcie u ľudí.
- Kolenný kĺb
Ochorenie sa spravidla zaznamenáva ako synovitída pravého kolenného kĺbu (pohony), niekedy ľavého (súčasné poškodenie oboch kĺbov je veľmi zriedkavé). Prevalencia patologického procesu sa vysvetľuje skutočnosťou, že je to koleno, ktoré je najčastejšie vystavené zraneniam a zraneniam, po ktorých nasleduje infekcia.
- bedrový kĺb

Počas choroby sa bedrový kĺb výrazne zvyšuje
Prvým a najdôležitejším znakom, podľa ktorého je možné podozrenie na synovitídu bedrového kĺbu u človeka, je výrazné zvýšenie jeho objemu, ku ktorému dochádza v dôsledku akumulácie tekutiny. Navyše bolestivé pocity môžu byť minimálne alebo vôbec chýbať, a preto sa liečba choroby začína príliš neskoro.
- Členok
Synovitída členkového kĺbu je na rozdiel od dvoch predchádzajúcich typov veľmi zriedkavá, príčinou ochorenia sú poranenia členkového kĺbu, alergické stavy, neurogénne faktory, endokrinné poruchy a prienik infekcie do kĺbového vaku.
- ramenného kĺbu
V oblasti ramenného kĺbu sa synovitída vyskytuje v dôsledku infekcií, traumy, v dôsledku artritídy alebo pri neurogénnych stavoch. Vyskytujú sa v akútnej alebo chronickej forme.
- lakťový kĺb
Pri synovitíde v oblasti lakťového kĺbu sa vyskytujú vyvrtnutia a modriny, veľmi často sa ochorenie zaznamenáva u detí v dôsledku pádov. Röntgenové lúče neukazujú poškodenie kostí, ale všimnite si, že kĺbové dutiny sú naplnené výpotokom. Predĺžený odpočinok v šatkovom obväze obnovuje pohyb v kĺbe na normálne veľkosti.
- zápästný kĺb
V oblasti zápästia možno pozorovať stredne výraznú synovitídu, najčastejšie dochádza k miernemu nahromadeniu tekutiny bez poškodenia kostného tkaniva. V tomto kĺbe je mierna bolesť, znížená pohyblivosť a opuch.
Príčiny vývoja syndrómu temporomandibulárneho kĺbu sú rôzne, ale najčastejšie ide o javy synovitídy. Prejavuje sa bolestivými pocitmi pri palpácii žuvacích svalov, praskaním pri pohybe v TMK a obmedzením hybnosti. Prevládajúci vek pacientov je 30-50 rokov (väčšinou ženy).
- Chodidlo a palec na nohe
Najčastejšie je ultrazvuk diagnostikovaný synovitídou metatarzofalangeálneho kĺbu a tendonitídou dlhého extenzora prstov. Príčiny synovitídy sú v nadmernom zaťažení oblasti chodidiel, ku ktorému dochádza pri balete, tanci, gymnastike.
Každý typ synovitídy má svoje špecifické rozdiely a predovšetkým charakter prejavu ochorenia.
- Pigmentová villonodulárna synovitída
Ochorenie, ako je villonodulárna synovitída (PVS), je charakterizované synoviálnou proliferáciou, hemosiderínovou pigmentáciou, tvorbou nodulárnych hmôt, pannusov a klkov. Ochorenie je veľmi zriedkavé a vyskytuje sa len u mladých pacientov, postihuje najmä kolenný kĺb.
Choroba sa vyvíja dlho, edém sa postupne zvyšuje, existuje stredne silný bolestivý syndróm, zvyčajne spojený s traumou. V období exacerbácie dochádza k výpotku, lokálnej hypertermii, obmedzenej pohyblivosti a defigurácii kĺbu. Röntgenové zmeny nie sú jasne viditeľné, niekedy môžete vidieť degeneratívne zmeny s osteoporózou, pripomínajúce povrchové erózie.
Liečba PVA: Synovektómia je indikovaná len pri ťažkom postihnutí kĺbov, pretože recidíva je častá.
- Reaktívna synovitída
Najčastejšie sa pri synovitíde kolena zaznamenávajú alergické reakcie v tele, tento typ synovitídy je spôsobený mechanickými alebo toxickými príčinami v dôsledku nadmerného cvičenia, fajčenia alebo konzumácie „nesprávneho“ jedla.
- Chronická synovitída kolenného kĺbu
Pri tomto type lézie je bolesť mierna, kĺb je neustále naplnený tekutinou (hydroartróza). Dlhý priebeh ochorenia najčastejšie vedie k rozvoju deformujúcej artrózy. Čisto serózne formy traumatickej synovitídy sú pomerne zriedkavé, pri dlhšej existencii chronickej synovitídy sú väzy kĺbu natiahnuté, čo vedie k jeho uvoľneniu, subluxácii až dislokácii.
- Akútna synovitída
Akútna forma traumatickej synovitídy (na rozdiel od hemartrózy) je charakterizovaná rýchlym plnením synoviálneho vaku tekutinou v priebehu niekoľkých hodín, niekedy dní. V kĺbe dochádza k zmene, jeho obrysy sú vyhladené, lokálna teplota je zvýšená, bolesť je zaznamenaná pri palpácii. Existuje všeobecná slabosť, mierne zvýšenie telesnej teploty, malátnosť, zrýchlenie ESR.
- Prechodná synovitída
Toto získané ochorenie sa vyskytuje najčastejšie u detí od 3 do 8 rokov. Pri synovitíde bedrových kĺbov u detí je hlavnou príčinou vírusová infekcia a samotná choroba sa prejavuje výrazným krívaním. Tento typ synovitídy je potrebné liečiť v nemocnici alebo doma, ale pri dodržaní pokoja na lôžku. Dieťa sa zvyčajne zotaví v priebehu niekoľkých dní.
- Posttraumatická synovitída kolenného kĺbu
Vzniká ako reakcia organizmu na poškodenie kĺbu alebo jeho zničenie. V tomto prípade synoviálna membrána vytvára výpotok do kĺbovej dutiny. Tento typ synovitídy sa vyskytuje najčastejšie bez viditeľného poškodenia zvonku pri podráždení membrány v dôsledku pohybov kĺbového telesa, poškodenia menisku alebo chrupavky.
- Exsudatívna proliferatívna synovitída
Najbežnejšia forma vyplývajúca z traumy. Synoviálna membrána zároveň začne produkovať veľké množstvo exsudátu (zakalené, na bielkoviny bohaté, hematogénne a histogénne bunky, tekutina vytekajúca z malých cievok umiestnených v mieste zápalu). Patologická tekutina sa najčastejšie hromadí v bedrovom kĺbe.
- Vilózna nodulárna synovitída
To sa stáva:
- generalizované (väčšina (celá) synoviálna membrána sa podieľa na patologickom procese);
- lokálne (zasiahnuté sú jednotlivé časti kĺbu).
Bohužiaľ, diagnostika tohto typu synovitídy je veľmi ťažká a diagnóza je stanovená iba počas chirurgického zákroku. V otvorenom kĺbe je zaznamenané zhrubnutie synoviálnej membrány, ktorá je pokrytá hemosiderínom (klkovité výrastky tmavo červenej farby), preto má synovia „prúžkovanú“ štruktúru.
- Hnisavá synovitída
Septická forma synovitídy alebo purulentná synovitída sa vyvíja, keď infekcia zvonka prenikne do synoviálnej dutiny (rany). Niekedy sú príčinou vývoja tejto patológie rôzne choroby infekčnej povahy (tuberkulóza, kvapavka, dna). V tomto prípade patogénna infekcia preniká do tkanív z vnútorných ohniskov zápalu.
Pacienti sa sťažujú na pulzujúcu bolesť, hyperemický edém v oblasti kĺbu je navonok vyjadrený, jeho obrysy sú vyhladené. Pacient pociťuje zimnicu, zvyšuje sa celková telesná teplota a zväčšujú sa regionálne lymfatické uzliny. Riziko vzniku panartrózy nastáva, keď sú do procesu zapojené väzy, chrupavka a kostné tkanivo kĺbu.
- Vilózna synovitída
Najbežnejšie sú zmiešané typy synovitídy vo forme: serózno-fibrinóznej, vilóznej a vilózno-hemoragickej. Chronická vilózna synovitída - je charakterizovaná prítomnosťou sklerotizovaných a hypertrofovaných klkov, ktoré sa môžu spájať s tvorbou takzvaných ryžových teliesok a chondromických teliesok.
- opakujúci
Pri neliečenej akútnej synovitíde dochádza k recidivujúcej synovitíde, ktorá je sprevádzaná chronickými formami vodnatieľky (hydroartróza). Súčasne v dôsledku neustáleho tlaku na synoviálnu membránu dochádza k jej hypotrofii a fibróze, čo vedie k narušeniu odtokovej a absorpčnej kapacity. Vzniká začarovaný kruh, ktorý zhoršuje priebeh synovitídy a dochádza k rozvoju degeneratívno-dystrofických zmien v kĺbe.
S progresiou ochorenia sa veľkosť patologického zamerania zvyšuje. Pri liečbe to vedie k zmene pomeru medzi množstvom liečiva vstreknutého do kĺbu a hmotnosťou postihnutého tkaniva. Na druhej strane to zhoršuje cirkuláciu tekutiny v kĺbe a sťažuje vstup lieku do oblasti zápalu.
Existujú 4 stupne proliferatívnej synovitídy:
- synoviálne zhrubnutie bez významnej proliferácie klkov;
- výskyt fokálnych nahromadení klkov na pozadí zahustenej synovie;
- klky pokrývajú väčšinu synovie laterálnych častí kĺbu, pričom horná časť zostáva voľná;
- difúzna vilózna proliferácia, ktorá pokrýva všetky časti kĺbu.
Pri synovitíde kolena sekundárnej povahy u pacientov s osteoartrózou sa pozoruje svetložltý výpotok, normálna viskozita, priehľadný, s hustou mucínovou zrazeninou.
Všeobecná etiológia ochorenia
Príčiny synovitídy sú rozdelené do dvoch skupín:
- infekčné (patogénne mo spôsobujúce špecifické a nešpecifické zápalové procesy);
- aseptické (trauma, alergie, neurogénne faktory, endokrinné poruchy).
Traumatická synovitída je rozdelená na akútnu a chronickú a povaha výpotku môže naznačovať seróznu synovitídu, serózno-fibrinóznu (adhezívnu), hnisavú a hnusno-hemoragickú. Najčastejšie sa vyskytuje synovitída iba jedného kĺbu - ľavého alebo pravého.
Ako rozpoznať chorobu?
Príznaky synovitídy z väčšej časti závisia od lokalizácie ochorenia, typu a príčiny. Serózny zápal synovie je charakterizovaný výraznou vaskulárnou reakciou, a keď sa ochorenie stane chronickým, synoviálna membrána zhrubne, napučí a je náchylná na fibróznu degeneráciu. Recidivujúca synovitída členku je charakterizovaná silným zhrubnutím vláknitého puzdra, čo vedie k uvoľneniu kĺbu v dôsledku prudkého natiahnutia kapsulárno-väzivového aparátu. Chronická forma serózno-fibrinoidnej synovitídy, najmä po opakovaných krvácaniach, je charakterizovaná prítomnosťou veľkého množstva fibrínu v exsudáte, ktorý vypadol vo forme samostatných vlákien a zrazenín, ktoré po zhutnení vytvárajú voľné vnútro - kĺbové telá.
Synovitída ramenného kĺbu, charakterizovaná zápalom synoviálnej membrány ramenného kĺbu. Podľa vonkajších znakov je ľahké stanoviť diagnózu: deformované (opuchnuté) rameno s vyhladenými kontúrami, bolesť v ruke, horúčka a obmedzená kĺbová pohyblivosť.
Pri synovitíde kolenného kĺbu u detí môže dôjsť k všeobecnému zvýšeniu telesnej teploty, zhoršeniu pohody a obmedzenej pohyblivosti v kolennom kĺbe. Dieťa sa sťažuje na bolesť. S prechodom do chronickej formy sa všeobecné príznaky synovitídy stávajú menej výraznými.
Pri poškodení bedrového kĺbu nebezpečenstvo spočíva v tom, že príznaky ochorenia sa prejavujú veľmi pomaly, synovitída sa zistí náhodne. Preto je dôležité „počúvať“ svoje telo a „cítiť“ príznaky synovitídy včas:
- rýchla únavnosť;
- stuhnutosť bedrového kĺbu;
- Je to tupá bolesť;
- periodické (chronická forma) krívanie a mierne zvýšenie telesnej teploty.
Pri akútnej forme synovitídy v bedrovom kĺbe nie sú žiadne problémy s diagnózou. U detí po vírusovom ochorení môže vzniknúť podozrenie na prechodnú synovitídu.
Terapeutické opatrenia pre chorobu
Všeobecná terapia, ako aj liečba synovitídy kolenného kĺbu, zahŕňa niekoľko oblastí:
- odstránenie príčiny ochorenia, ktoré spôsobilo synovitídu kĺbov;
- všeobecné posilňovanie a symptomatická terapia;
- liečba dysfunkcií kĺbov;
- komplex fyzioterapie a cvičebnej terapie.
Etapy eliminácie choroby:
- prepichnutie kĺbu a jeho následná imobilizácia (napríklad so synovitídou kolena);
- vymenovanie liekov (antibiotiká, NSAID, inhibítory proteolytických enzýmov, kortikosteroidy, regulátory mikrocirkulácie a ľudové lieky);
- chirurgická liečba (ak je to potrebné).
Ako liečiť synovitídu, doktor dokáže presne povedať po kompletnom vyšetrení pacienta a identifikácii všetkých faktorov, ktoré viedli k nástupu ochorenia.
Pri liečbe synovitídy ľudovými metódami a prostriedkami sa najčastejšie používa kostihoj. Je cenený pre svoje vynikajúce regeneračné vlastnosti pre kostné a chrupavkové tkanivo. Iné alternatívne metódy sú tiež dosť účinné a môžu sa použiť v kombinácii s liečbou pod dohľadom lekára. Malo by sa však pamätať na to, že rastliny majú veľkú biologickú aktivitu a ich použitie musí byť kompatibilné s inými liekmi.
Komplikácie, ktoré sa môžu včas vyskytnúť pri neliečenej synovitíde, majú smutné následky (napríklad pri synovitíde kolena). Najčastejšie to nie je spôsobené rýchlym vývojom patológie, ale porušením krvného a lymfatického obehu v oblasti postihnutých tkanív. Preto je dôležité liečiť synovitídu včas a uprednostniť včasnú diagnostiku ochorenia.